Articles
- Page Path
- HOME > Res Vestib Sci > Volume 15(4); 2016 > Article
-
Original Article
수면 자세가 양성 돌발성 두위현훈의 발생에 미치는 영향 - 신용국, 박진우, 구자원, 송미현, 심대보
- The Influence of Sleep Position on Benign Paroxysmal Positional Vertigo
- Yong Gook Shin, Jin Woo Park, Ja Won Gu, Mee Hyun Song, Dae Bo Shim
-
Research in Vestibular Science 2016;15(4):121-125.
DOI: https://doi.org/10.21790/rvs.2016.15.4.121
Published online: December 12, 2016
Department of Otorhinolaryngology, Myongji Hospital, Seonam University College of Medicine, Goyang, Korea
- Corresponding Author: Dae Bo Shim Department of Otorhinolaryngology, Myongji Hospital, Seonam University College of Medicine, 55 Hwasu-ro 14beon-gil, Deokyang-gu, Goyang 10475, Korea Tel: +82-31-810-5451 Fax: +82-31-969-0500 E-mail: lovend77@gmail.com
• Received: October 11, 2016 • Revised: November 3, 2016 • Accepted: November 3, 2016
Copyright © 2016 by The Korean Balance Society. All rights reserved.
This is an open access article distributed under the terms of the Creative Commons Attribution Non-Commercial License (http://creativecommons.org/licenses/by-nc/4.0) which permits unrestricted non-commercial use, distribution, and reproduction in any medium, provided the original work is properly cited.
- 18,868 Views
- 136 Download
Abstract
-
Objective
- The purpose of this study was to identify the influence of sleep position on benign paroxysmal positional vertigo (BPPV).
-
Methods
- Four hundred sixty patients diagnosed as posterior or horizontal canal BPPV were analyzed retrospectively. All patients were asked about their preferred sleep positions among the following four choices: supine, right or left lateral, or no predominant side via questionnaire at initial visit and after 1month. Patients were classified into two groups: affected side group meaning that the patient preferred to sleep ipsilateral to the affected ear and other position group including all positions other than lying lateral to the affected side after treatment. We analyzed the change in the sleep pattern after treatment and compared the recurrence rate between the two groups.
-
Results
- Our study included 244 patients with posterior canal BPPV (PC-BPPV) and 216 patients with horizontal canal BPPV (HC-BPPV). Statistically significant correlation was demonstrated between sleep position side and the affected side by BPPV. The number of patients who slept on the affected side by BPPV decreased, while the number of patients who slept on the healthy side increased significantly after treatment. There was no statistically significant difference in the recurrence rate between the two groups.
-
Conclusion
- There was significant correlation between the sleep position side and the affected side in PC-BPPV and HC-BPPV. The patient had a tendency to avoid lying lateral to the affected side by BPPV during sleep after treatment, however the change in sleep position did not influence the recurrence rate of BPPV.
서 론
대상 및 방법
결 과
고 찰
결 론
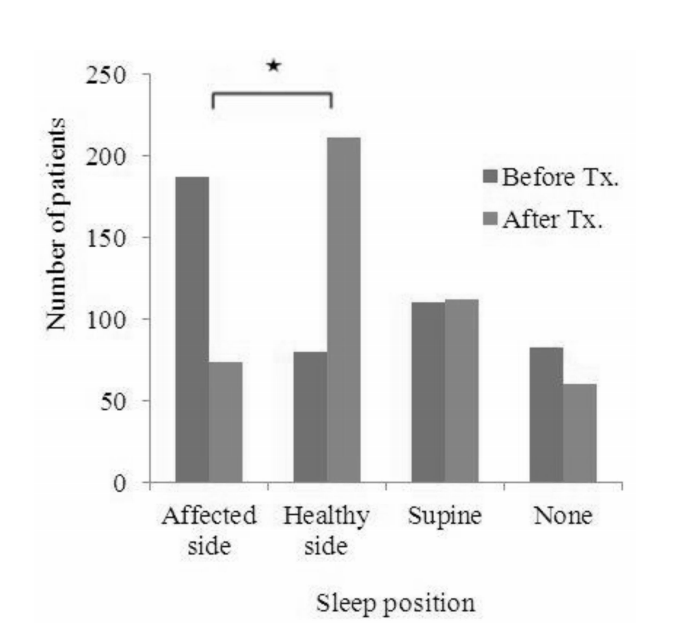
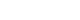
Figure 1.Sleep position distribution before and after treatment in posterior and horizontal canal benign paroxysmal positional vertigo (BPPV). The number of patients who slept on the affected side by BPPV decreased, while the number of patients who slept on the healthy side increased after the initial treatment (*p<0.001). Affected side, sleep position toward the affected ear by BPPV. Healthy side, sleep position toward the healthy ear; Supine, supine position; None, no preferred sleep position; Tx, treatment (canalith repositioning procedure)
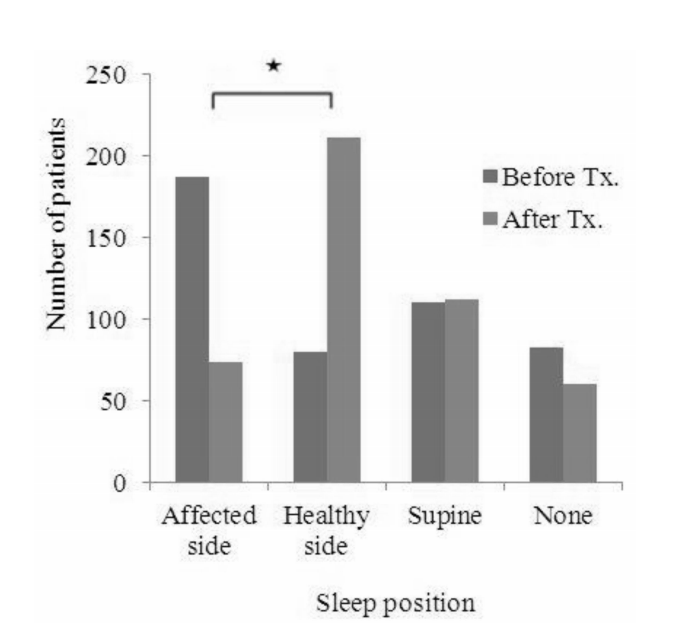

Figure 2. Comparison of recurrence rate between the two groups according to the sleep position 1 month after the initial treatment. The Kaplan-Meier curve with a log-rank test shows no difference in the recurrence rate between the two groups classified according to the sleep positions 1 month after the initial treatment (p=0.661).

Table 1.The distribution of sleep positions in different types of BPPV
Table 2.Relationship between preferred position during sleep and affected ear in PC- and HC-BPPV
| Affected ear |
Preferred position during sleep |
Total | p-value | |
|---|---|---|---|---|
| Right | Left | |||
| PC-BPPV | <0.001a) | |||
| Right | 50 (70.4) | 21 (29.6) | 71 | |
| Left | 21 (28.4) | 53 (71.6) | 74 | 0.001a) |
| HC-BPPV (G) | ||||
| Right | 18 (72.0) | 7 (28.0) | 25 | |
| Left | 8 (25.8) | 23 (74.2) | 31 | 0.005a) |
| HC-BPPV (A) | ||||
| Right | 28 (63.6) | 16 (36.4) | 44 | |
| Left | 6 (27.3) | 16 (72.7) | 22 | |
- 1. Rhee CK. Benign paroxysmal positional vertigo. Korean J Otolaryngol-Head Neck Surg 2004;47:491–506.
- 2. Kim JS, Zee DS. Clinical practice: benign paroxysmal positional vertigo. N Engl J Med 2014;370:1138–47.ArticlePubMed
- 3. Hall SF, Ruby RR, McClure JA. The mechanics of benign paroxysmal vertigo. J Otolaryngol 1979;8:151–8.PubMed
- 4. Gordon CR, Levite R, Joffe V, Gadoth N. Is posttraumatic benign paroxysmal positional vertigo different from the idiopathic form? Arch Neurol 2004;61:1590–3.ArticlePubMed
- 5. Karlberg M, Hall K, Quickert N, Hinson J, Halmagyi GM. What inner ear diseases cause benign paroxysmal positional vertigo? Acta Otolaryngol 2000;120:380–5.ArticlePubMed
- 6. Shigeno K, Ogita H, Funabiki K. Benign paroxysmal positional vertigo and head position during sleep. J Vestib Res 2012;22:197–203.ArticlePubMed
- 7. Lopez-Escamez JA, Gamiz MJ, Finana MG, Perez AF, Canet IS. Position in bed is associated with left or right location in benign paroxysmal positional vertigo of the posterior semicircular canal. Am J Otolaryngol 2002;23:263–6.ArticlePubMed
- 8. Cakir BO, Ercan I, Cakir ZA, Civelek S, Turgut S. Relationship between the affected ear in benign paroxysmal positional vertigo and habitual head-lying side during bedrest. J Laryngol Otol 2006;120:534–6.ArticlePubMed
- 9. Korres SG, Papadakis CE, Riga MG, Balatsouras DG, Dikeos DG, Soldatos CR. Sleep position and laterality of benign paroxysmal positional vertigo. J Laryngol Otol 2008;122:1295–8.ArticlePubMed
- 10. Casqueiro JC, Ayala A, Monedero G. No more postural restrictions in posterior canal benign paroxysmal positional vertigo. Otol Neurotol 2008;29:706–9.ArticlePubMed
- 11. Moon SJ, Bae SH, Kim HD, Kim JH, Cho YB. The effect of postural restrictions in the treatment of benign paroxysmal positional vertigo. Eur Arch Otorhinolaryngol 2005;262:408–11.ArticlePubMed
- 12. Cakir BO, Ercan I, Cakir ZA, Turgut S. Efficacy of postural restriction in treating benign paroxysmal positional vertigo. Arch Otolaryngol Head Neck Surg 2006;132:501–5.ArticlePubMed
- 13. Bhattacharyya N, Baugh RF, Orvidas L, Barrs D, Bronston LJ, Cass S, et al. Clinical practice guideline: benign paroxysmal positional vertigo. Otolaryngol Head Neck Surg 2008;139:S47–81.ArticlePubMed
- 14. Choung YH, Shin YR, Kahng H, Park K, Choi SJ. ‘Bow and lean test’ to determine the affected ear of horizontal canal benign paroxysmal positional vertigo. Laryngoscope 2006;116:1776–81.ArticlePubMed
- 15. Imai T, Ito M, Takeda N, Uno A, Matsunaga T, Sekine K, et al. Natural course of the remission of vertigo in patients with benign paroxysmal positional vertigo. Neurology 2005;64:920–1.ArticlePubMed
- 16. Imai T, Takeda N, Ito M, Inohara H. Natural course of positional vertigo in patients with apogeotropic variant of horizontal canal benign paroxysmal positional vertigo. Auris Nasus Larynx 2011;38:2–5.ArticlePubMed
- 17. Chung KW, Park KN, Ko MH, Jeon HK, Choi JY, Cho YS, et al. Incidence of horizontal canal benign paroxysmal positional vertigo as a function of the duration of symptoms. Otol Neurotol 2009;30:202–5.ArticlePubMed
- 18. De Koninck J, Lorrain D, Gagnon P. Sleep positions and position shifts in five age groups: an ontogenetic picture. Sleep 1992;15:143–9.ArticlePubMed
- 19. Leung RS, Bowman ME, Parker JD, Newton GE, Bradley TD. Avoidance of the left lateral decubitus position during sleep in patients with heart failure: relationship to cardiac size and function. J Am Coll Cardiol 2003;41:227–30.ArticlePubMed
- 20. Shim DB, Kim JH, Park KC, Song MH, Park HJ. Correlation between the head-lying side during sleep and the affected side by benign paroxysmal positional vertigo involving the posterior or horizontal semicircular canal. Laryngoscope 2012;122:873–6.ArticlePubMed
- 21. Magliulo G, Bertin S, Ruggieri M, Gagliardi M. Benign paroxysmal positional vertigo and post-treatment quality of life. Eur Arch Otorhinolaryngol 2005;262:627–30.ArticlePubMed
- 22. Papacharalampous GX, Vlastarakos PV, Kotsis GP, Davilis D, Manolopoulos L. The Role of Postural Restrictions after BPPV Treatment: Real Effect on Successful Treatment and BPPV’s Recurrence Rates. Int J Otolaryngol 2012;2012:932847. ArticlePubMedPMCPDF
- 23. Fyrmpas G, Rachovitsas D, Haidich AB, Constantinidis J, Triaridis S, Vital V, et al. Are postural restrictions after an Epley maneuver unnecessary? First results of a controlled study and review of the literature. Auris Nasus Larynx 2009;36:637–43.ArticlePubMed
- 24. Roberts RA, Gans RE, DeBoodt JL, Lister JJ. Treatment of benign paroxysmal positional vertigo: necessity of postmaneuver patient restrictions. J Am Acad Audiol 2005;16:357–66.ArticlePubMed
- 25. Simoceli L, Bittar RS, Greters ME. Posture restrictions do not interfere in the results of canalith repositioning maneuver. Braz J Otorhinolaryngol 2005;71:55–9.ArticlePubMed
- 26. Gananca FF, Simas R, Gananca MM, Korn GP, Dorigueto RS. Is it important to restrict head movement after Epley maneuver? Braz J Otorhinolaryngol 2005;71:764–8.ArticlePubMed
- 27. Haynes DS, Resser JR, Labadie RF, Girasole CR, Kovach BT, Scheker LE, et al. Treatment of benign positional vertigo using the semont maneuver: efficacy in patients presenting without nystagmus. Laryngoscope 2002;112:796–801.ArticlePubMed
REFERENCES
Figure & Data
References
Citations
Citations to this article as recorded by 

- Figure
- We recommend
- Related articles
-
- Canal Conversion and Reentry of Otolith in Benign Paroxysmal Positional Vertigo
- Treatment in Benign Paroxysmal Positional Vertigo: Factors that Affect Successful Treatment Outcome
- The Head-Bending Test in Posterior Semicircular Canal Benign Paroxysmal Positional Vertigo
- Study on Platelet Indices in Benign Paroxysmal Positional Vertigo
- Which Is More Important for the Prognosis of Sudden Sensorineural Hearing Loss with Vertigo, Canal Paresis or Benign Paroxysmal Positional Vertigo?

 KBS
KBS
 PubReader
PubReader ePub Link
ePub Link Cite
Cite