비디오두부충동검사의 임상적 적용 및 최신 지견
Clinical Application and Update of Video Head Impulse Test
Article information
Trans Abstract
Recently with the introduction of video head impulse test (vHIT), it can be easily performed quantitative and objective measurement of vestibulo-ocular reflex (VOR). vHIT has been used as a clinical vestibular function test that can individually evaluate the function of each semicircular canal. Loss of VOR gain and corrective catch-up saccades that occur during the vHIT usually indicate peripheral vestibular hypofunction, whereas in acute vestibular syndrome, normal vHIT should prompt a search for a central lesion. In this study, we will examine the principle of vHIT and its interpretation, and explain its clinical application in peripheral and central vestibulopathy. In addition, we will compare the caloric test and the differences, and review the most recently introduced suppression head impulse paradigm test.
서 론
말초전정기관의 기능저하 여부를 알기 위한 검사로 온도안진검사와 회전의자검사가 오랫동안 널리 활용되어 왔다. 하지만 검사가 복잡하고 오래 걸리며, 회전 자극이 일상 생활에서 나타나는 실제의 머리 움직임보다 낮은 주파수의 자극이라는 단점이 있었다. 또한 온도안진검사의 경우 양측의 수평반고리관이 따로 자극되는 비생리적인 자극이라는 한계가 있었다. 1988년, Halmagyi와 Curthoys [1]는 공막탐색코일(sclera search coil)을 이용한 실험에서 두부충동검사(head impulse test, HIT)가 수평반고리관의 기능 저하를 정확하게 평가할 수 있다고 보고하였다. 이후 HIT는 특별한 도구 없이 전정안반사(vestibulo-ocular reflex, VOR)를 간단하게 평가할 수 있는 유용한 검사 방법으로 자리 잡았다. 하지만 특별한 장비 없이 안구의 움직임을 관찰하는 것은 정량적이고 객관적인 측정이 어려우며 은폐성 단속운동(covert saccade)을 관찰할 수 없다는 단점이 있으며, 정량적이고 객관적인 측정이 가능했던 공막탐색 코일은 침습적인 면과 비용상의 문제로 보편적으로 사용하기에는 한계가 있었다.
2004년 Barany 학회에서 비디오두부충동검사(video head impulse test, vHIT)가 처음으로 보고되었다[2]. MacDougall와 Halmagyi는 2009년 말초 전정병증에서 vHIT의 유용성에 대해 보고 하였으며[3], 2013년에는 수직반고리관에서도 정확하게 전정기능저하를 확인할 수 있음을 보고하였다[4,5]. 한편 2016년에 Halmagyi와 Curthoys는 VOR를 억제하는 방향으로의 안구 움직임을 관찰하는 억제 두부충동검사(suppression head impulse paradigm test, SHIMP)를 보고하였다[6]. 기존의 vHIT은 벽에 고정된 목표물을 주시하며 머리 회전을 하는 반면에 SHIMP에서는 머리에 고정되어 머리의 회전과 같은 방향, 같은 속도로 움직이는 목표물을 주시하며 검사를 하게 된다. vHIT에서의 교정단속운동(corrective saccade)이 전정기능저하를 나타내는 반면에 SHIMP에서의 교정단속운동은 잔존 전정기능을 대변한다고 보고되고 있다[6,7].
VOR의 평가는 비디오 검사장비의 도입 이후 쉽고 빠르게 검사가 가능하여 현재까지 어지러움 환자의 말초전정기능저하를 평가하는데 매우 중요한 검사로 자리매김하였으며, 온도안진검사를 대신하여 가장 먼저 시행해볼 수 있는 검사로 여겨지고 있다[8]. 또한 SHIMP라는 새로운 패러다임을 도입하여 임상적 적용이 확대되고 있다. 본문에서는 vHIT의 기본 원리와 말초성 및 중추성질환에서의 임상적 적용, 온도안진검사와의 차별점, 그리고 새로운 패러다임인 SHIMP에 대해 정리해보고자 한다.
vHIT의 원리와 결과 해석 지표
1. vHIT의 원리
vHIT는 VOR을 이용해 말초전정기능저하의 여부를 객관적으로 확인할 수 있는 방법이다. VOR은 머리가 움직이는 동안 머리 회전 속도와 동일하게 반대 방향으로 안구를 움직여 물체의 상을 망막에 일정하게 유지하여 선명한 시각을 유지하게 해주는 역할을 한다. 머리가 움직이게 되면 전정기관의 말초 수용기에서 머리 각속도의 정보를 받아들이고, 전정기관의 전정신경절(scarpa’s ganglion), 연수의 전정신경핵(vestibular nucleus)을 거쳐 외전신경핵(abducens nucleus) 또는 안구운동신경핵(oculomotor nucleus)으로 전달되며, 최종적으로 외안근으로 가는 운동신경에 이르는 세신경원궁(three neuron arc)을 통해 안구의 움직임이 발생한다. 이렇게 이루어지는 전정안반사는 잠복기가 8 msec 이내로 신체에서 가장 빠른 반사의 하나이다[9]. 한편, 망막에 물체의 상을 일정하게 유지하기 위해서는 전정안반사 뿐만 아니라 시각적으로 조절되는 안구 운동계가 관여하며, 시각계와 전정계가 상호작용하게 된다. 시각적으로 조절되는 안구 운동계에는 추적안구운동(smooth pursuit movement), 신속안구운동(saccadic movement), 시운동계(optokinetic system)가 있으며, 이러한 안구운동들은 70–100 msec의 잠복기를 보인다[10]. 전정안반사는 시각적으로 조절되는 안구 운동에 비해 잠복기가 현저히 짧기 때문에 보다 짧은 시간에 안구운동을 유발할 수 있다. 또한 전정안구반사는 0.1–10 Hz의 비교적 빠른 머리 움직임에서 효율적으로 반응하는 것으로 알려져 있어, 70 msec보다 짧고 빠르게 머리를 회전시켜 검사를 시행하면 시각적으로 조절되는 안구 운동계의 영향을 배제하고 순수한 전정안반사를 검사하는 것이 가능하다[11]. 기존의 온도안진검사, 회전의자검사 등의 전정안반사를 평가하는 검사가 저주파 영역에 국한되어 있는 반면에 HIT의 경우 1–5 Hz로 고주파 영역을 평가하여 효율적으로 전정안반사를 평가할 수 있으며[12], 이는 일상 생활에서의 머리의 움직임에 더 가까운 검사이다.
HIT 시행 시 전정안반사의 장애가 있는 경우는 머리의 회전에 따른 안구의 움직임이 충분하게 나타나지 않아 효과적인 주시 고정에 실패하게 되고 이를 따라잡기 위해서 교정단속운동이 나타나게 된다. 이때 나타나는 단속운동은 위에서 언급했던 시각에 의해 유발되는 단속운동과 비교하여 머리 움직임으로부터의 잠복기가 더 짧게 나타나 교정단속운동은 전정신경계에 의해 유발되는 것으로 생각되고 있다[13]. HIT는 이러한 머리의 움직임에 따른 안구의 움직임(이득), 주시 고정의 실패를 따라잡기 위한 안구의 움직임(교정단속운동)을 검사하는 것이 핵심이다.
2. 결과 해석 지표
1) 이득(gain)
HIT의 VOR 이득은 머리의 움직임의 강도와 안구 움직임의 강도의 비율로 정의 되며, 위치, 속도, 가속도 등의 다양한 단위로 계산할 수 있다. 위치 이득은 머리 회전 속도 그래프 면적에 대한 눈의 완서상 속도(slow phase velocity)의 그래프 면적 비율로 측정한다(Fig. 1). 속도 이득의 경우 최대 머리 회전속도에 대한 최대 안구 완서상 속도의 비율, 특정 시점에서의 머리움직임에 대한 안구 각속도의 비율(순간 이득), 일정 검사 구간에서의 평균 각속도의 비율(회기 이득), 그리고 각속도 기울기 비율(각가속도 이득) 등이 있다. 이득의 정상 범위는 vHIT 장비마다 이득을 계산하는 방식에 따라 차이가 있을 수 있어 결과의 해석에 주의가 필요하지만 일반적으로 수평반고리관의 이득은 0.8 (0.79–0.83) 이하일 때 전정장애로 진단을 하게 된다[11,14-16]. 초기 vHIT이 도입되었을 때에는 주로 수평반고리관에 대해 주로 검사가 이루어졌다. 2013년 MacDougall 등[4,5]이 수직반고리관에서 vHIT의 유용성을 보고한 이후 수직반고리관에 대한 데이터들이 많이 보고되었다. ICS impulse 장비(GN Otometrics, Taastrup, Denmark)의 경우 0.7 미만의 경우 전정장애가 있다고 제시하고 있으나 수직반고리관에 대한 머리 회전이 위아래로 시행해야 하는 어려움과 환자의 협조의 어려움으로 비교적 신뢰도가 떨어지는 것으로 알려져 있다[11,17]. 이득은 환자의 나이, 머리 회전의 방향에 의해서는 차이를 보이지 않는 것으로 알려져 있다[14,18].

The vestibulo-ocular reflex (VOR) gain was defined by the ratio of amplitude of eye movement to head movement. The ICS impulse device (GN Otometrics, Taastrup, Denmark) uses position gain that is defines as the ratio of the area under the eye velocity (green line) to the area under the head velocity (blue line). The patient with deficit of VOR gain shows corrective saccades (red line) before (covert saccade) or after (overt saccade) crossing zero of the head velocity. The impact of covert saccades in VOR gain calculation was eliminated automatically by using the manufacturer’s own methods.
2) 이득 비대칭(gain asymmetry)
이전의 많은 연구들에서 vHIT의 이득과 교정성단속운동을 이용하여 전정기능저하의 진단이 이루어졌다. 최근에는 더 다양한 지표들이 환자의 전정기능을 평가하는데 시도되고 있으며 VOR의 이득뿐만 아니라 이득 비대칭 또한 전정기능의 평가에 시도되고 있고, 그 유용성이 보고되고 있다[19,20]. Yang 등[14]은 이득 비대칭의 정상 하한치를 8%로 Guan 등[17]은 20%로 정의하였으며, 전정장애 환자를 진단함에 있어 그 유용성을 확인하였다[17,21]. 특히, 비교적 정확도가 떨어지는 수직반고리관의 이득의 문제에서, 이득 비대칭(right anterior와 left posterior, 또는 left anterior와 right posterior)을 이용하여 비교적 안정적이고 정확한 결과를 확인할 수 있다고 보고하였다[17]. 하지만 아직 정상범위와 기준치에 대한 통일된 의견은 제시된 바가 없고 이득 비대칭을 구하는 방식이 연구자마다 차이가 있어 해석에 주의를 필요로 한다. ICS impulse 장비에서는 식(2)를 기본적으로 제시하고 있으며(Fig. 2) 대부분의 연구에서는 식(1)의 이득 비대칭을 이용하여 보고하고 있다.

The results of video head impulse test of acute vestibular neuritis of left lateral semicircular canal. Blue line: head velocity, green line: eye velocity, red line: corrective saccades. The vestibulo-ocular reflex (VOR) gain was defined by the ratio of amplitude of eye movement to head movement. In left lateral canal, VOR gain decreased to 0.74 and corrective saccades appeared before the end of the head rotation (covert saccades, asterisk on graph). Gain asymmetry calculation depends on each researcher’s method, however, ICS impulse device (GN Otometrics, Taastrup, Denmark) used [gain asymmetry ratio (%)=(1-Gi/Gc)×100]. The gain asymmetry ratio was calculated in LL/RL. LA/RP, and LP/RA pairs. LL, left lateral; RL, right lateral; LA, left anterior; RP, right posterior; LP, left posterior; RA, right anterior.
식(1) gain asymmetry ratio (%)=[(Gc–Gi)/(Gc+Gi)]×100
식(2) gain asymmetry ratio (%)=(1–Gi/Gc)×100
Gi=ipsilateral gain, Gc=contralateral gain
3) 교정단속운동(corrective saccade)
교정성단속운동은 전정안반사에 장애가 있는 경우에 머리의 움직임으로 인해 안구가 목표물을 놓쳤을 때 이를 다시 따라잡기 위하여 나타나는 안구의 운동이다. 교정단속운동은 머리의 움직임이 멈춘 후 발생하여 비교적 육안으로 관찰이 쉬운 overt saccade, 머리가 회전하는 동안 머리의 움직임이 멈추기 전에 나타나 관찰이 어려운 covert saccade로 나뉜다(Fig. 1) [1,22]. 교정단속운동은 정상인에서도 나타날 수 있고, 자발안진, 눈깜빡임 등에 의해 혼동될 수 있으므로 일정 강도 이상으로 비교적 일정한 잠복기에서 나타날 때 교정단속운동으로 판단하여야 하지만 그에 대한 정확한 정의에 대해서는 아직까지 확립된 바가 없다.
vHIT의 도입 이전에는 육안적으로 관찰 가능한 교정성 단속운동의 유무로 전정장애의 여부를 판단하였다. vHIT가 도입된 초기에는 주로 이득의 감소 정도를 보고 정량적인 판단을 하였으며, 최근에는 단속운동의 유무뿐만 아니라 강도(단속운동의 최대속도), 잠복기, 단속운동의 발현빈도 등 다양한 지표들을 이용하여 전정장애를 평가하려는 시도들이 보고되고 있다[14,21,23]. Janky 등[23]은 이득 저하(<0.78)와 함께 반복된 단속운동(>81.89%)이 나타날 때 전정장애를 더 정확하게 진단할 수 있다고 보고하였다. 특히 교정단속운동의 지표를 함께 고려하는 것은 급성기 이후의 환자들을 더 민감하게 진단할 수 있게 하였다. 급성전정장애 환자에서 이득과 교정단속운동 중에 한가지라도 이상 소견이 있는 경우를 전정장애로 진단할 때와 이득만을 고려하여 진단할 때를 비교하면 큰 차이가 없었으나(97% vs. 87%), 1달 후 경과 관찰 시에 이득과 교정단속운동 중에 한가지라도 이상이 있는 경우를 전정장애로 진단하는 것이 진단율이 더 높았다 (87% vs. 62%) [21]. 하지만 아직까지 이러한 검사 결과들의 차이가 환자의 증상, 예후, 전정 보상 등과 어떤 연관성을 가지는지는 밝혀진 바가 없다.
말초전정신경병증(peripheral vestibulopathy)에서의 임상적 적용
vHIT의 유용성이 많은 연구에 의해 밝혀지면서 임상적 적용 또한 활발히 시행되고 있다. 기존의 특별한 장비 없이 시행했던 HIT와 비교하여 6개의 세반고리관 각각의 기능을 정량화할 수 있다는 점과 온도안진검사와 비교하여 환자에게 시행하기 수월하며, 보다 생리적인 자극을 이용한 검사라는 점 등이 vHIT의 장점으로 알려져 있다[3,25]. 특히 HIT에서 확인하기 어려웠던 covert saccade의 정량적 기록이 가능하여 전정기능소실의 평가에 있어 높은 민감도와 특이도를 보이며, 일측 및 양측전정신경병증에서 전정기능소실을 평가하고 상전정신경염과 하전정신경염을 감별하는데 유용하게 이용되고 있다.
급성 일측 전정신경병증은 심한 급성어지럼을 일으키는 대표적인 질환으로, 현훈, 자세 불균형, 오심, 구토 등을 동반하는 흔한 전정장애이다[26]. 급성 일측 전정신경병증에는 대표적으로 전정신경염과 급성기 메니에르병 등이 포함되며, 온도안진검사, 회전의자검사 그리고 vHIT 등을 통해 전정기능소실을 평가할 수 있다. 전정신경염의 경우 HIT에서 빠른 속도로 머리를 회전시켜야 교정성단속운동의 확인이 가능했다면, vHIT은 낮은 속도의 머리 회전으로도 결과 도출이 가능하다. 또한 전정신경염의 회복기 상태에서 고주파 자극에서 전정안반사의 회복 정도를 평가할 수 있다[3,27].
지금까지는 구형낭의 기능을 평가할 수 있는 경부유발근전위검사(cervical vestibular evoked myogenic potential)와 상전정신경기능을 평가할 수 있는 온도안진검사를 함께 이용하여 상전정신경염, 하전정신경염 및 전전정신경염을 구별하여 왔다[28]. 특히 온도안진검사는 측반고리관의 마비 정도를 계산하여 전정기능소실을 평가하지만, 전전정신경염과 상전정신경염의 구별이 불가능했다. 하지만 vHIT는 각각의 세반고리관을 검사하여 병변측 이득의 감소와 교정단속운동의 발현으로 전정기능소실을 판단하게 되는데, 이를 통해 전전정신경염 및 상, 하전정신경염의 구별이 용이하다. Kim과 Kim [29]은 전정신경염은 85% 정도에서 상전정신경을 침범하고 15%에서 하전정신경염을 침범한다고 보고하면서 이의 구별에 HIT의 유용함을 주장하였다. Walther와 Blödow [30]는 vHIT와 경부 및 외안근 유발근전위검사(ocular vestibular evoked myogenic potential)를 함께 이용하여 상, 하전정신경염의 감별 진단이 가능하다고 보고하였고, Magliulo 등[31]은 경부 및 외안근 유발근전위와 온도안진검사가 정상일 때 vHIT으로 상, 하전정신경염의 구별이 가능하다고 발표하였다.
이처럼 vHIT은 초기 급성전정신경병증의 전정기능저하 확인과 전정신경염의 분류에 유용한 역할을 한다. 따라서 vHIT은 어지럼 환자에서 전정기능평가 시 온도안진검사 및 경부, 외안근 유발근전위검사 등과 함께 상호보완적 역할을 할 수 있겠다.
온도안진검사(caloric test)와의 비교
온도안진검사는 온도 자극을 통해 전정기관의 기능을 평가하는 검사로 좌우측 말초전정기관을 개별적으로 자극함으로써 병변의 위치를 파악할 수 있는 장점이 있다. 하지만 양측성병변인 경우 민감하지 않고, 0.002–0.004 Hz 주파수 범위에서 시행됨으로 생리적인 회전 자극과는 다른 반응이며, 수평반고리관의 기능만 평가가 가능하다[32,33]. 이에 따라 전정기능 평가에 있어 vHIT의 유용성이 대두되었고 온도안진검사와 vHIT을 비교 분석하는 연구들이 많이 소개되었다.
Bell 등[16]은 vHIT의 전정안반사 이득과 온도안진검사의 반고리관 마비 값이 상관관계가 없으며, vHIT은 보완적인 역할만 한다고 주장하였고, Park 등[34]에 따르면 vHIT의 전정안반사 이득과 이득 비대칭이 온도안진검사의 반고리관 마비 값과 유의한 상관관계를 보인다고 보고하였고, Bartolomeo 등[27]은 전정신경염 환자에서 반고리관 마비 값이 62.5% 이상일 때 vHIT은 100%의 민감도를 보인다고 보고하였다.
두 가지 검사는 서로 다른 자극에 대한 반응을 보게 되는데 온도안진검사는 0.002–0.004 Hz의 낮은 주파수 범위에서의 자극을, vHIT은 4–7 Hz의 높은 주파수 범위에서의 자극을 이용한 검사로서 질환의 종류, 검사의 시기 등에 따라 상이한 결과를 보일 수도 있다. 특히 두 검사의 결과값 차이는 메니에르병에서 잘 나타나는데, 온도안진검사에서 병변측 반고리관 마비가 잘 나타나는 반면 vHIT에서는 병변측 양성을 보이는 경우가 매우 적다[35]. 이에 대한 가설은 크게 두 가지인데 첫째는 메니에르병은 제1형 유모세포보다는 제2형 유모세포의 손실을 주로 보이는데, 제1형 유모세포와 연관되어 있는 불규칙적 신경섬유 반응은 주로 고주파 자극에 반응을 나타내고 제2형 유모세포와 연관되어 있는 규칙적 신경섬유 반응은 고주파 자극에 반응을 나타내지 않기 때문에 제2형 유모세포의 손실이 주로 일어나는 메니에르병에서는 온도안진검사는 전정기능소실을 보일 수 있지만, 고주파 자극을 이용한 vHIT에는 반응을 보이지 않을 수 있다는 것이다[36]. 둘째는 내림프액 부종에 의한 온도안진검사 반응 저하 가설로, 림프액 부종으로 인해 반고리관의 용적이 늘어나면서 온도 자극에도 림프액 대류가 일어나지 않고 국소적인 순환이 일어나 반응이 저하된다는 가설이다(Fig. 3) [37]. 전정신경염에서도 상이한 결과를 보일 수 있는데, Kim 등[38]에 따르면 전정신경염의 경우 고주파의 전정안반사의 회복이 저주파의 전정안반사의 회복보다 빨라 HIT의 회복 속도가 온도안진검사의 회복 속도보다 빠르다고 주장하였다. 이처럼 온도안진검사와 vHIT은 서로 다른 기전을 가지고 있는 검사이며, 전정기능에 대한 평가 시 상호 보완적인 방법이 되겠다.
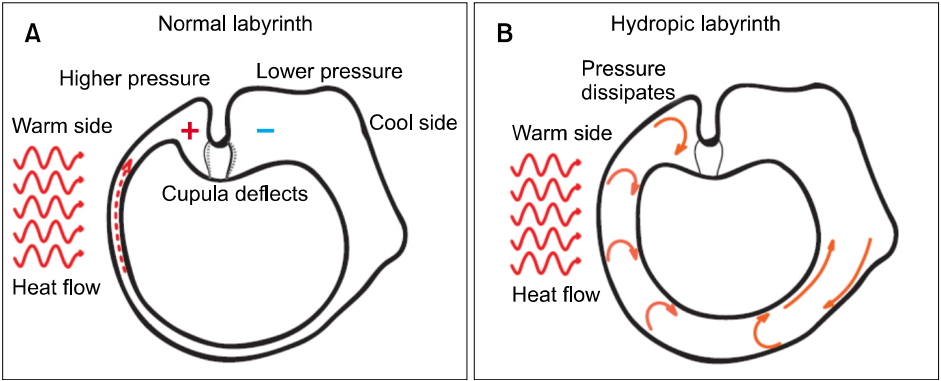
(A) Indicates caloric hydrostatic drive in a normal membranous duct. (B) Indicates dissipation of hydrostatic drive in a hydropic duct. In a normal labyrinth, the small diameter of the semicircular duct causes the temperature applied to the external ear canal to cause a pressure difference across the cupula, resulting in cupula deflection, hair cell stimulation and nystagmus. In contrast, in patients with hydropic labyrinths the enlarged diameter of the duct allows endolymph circulation within the duct, thus reducing the pressure difference across the cupula, so cupula deflection and hair cell deflection are reduced [37].
억제 두부충동검사(suppression head impulse paradigm test)
억제 두부충동검사(suppression head impulse test, SHIMP)는 HIT의 일종으로 vHIT의 장비에 다른 패러다임을 적용하여 기존에 관찰할 수 없었던 VOR을 억제하는 방향으로의 안구 움직임을 관찰하여 전정기능을 파악하는 검사이다[39]. 전통적인 vHIT와 거의 동일한 방법으로 시행하나 검사를 시행하는 동안 벽면에 고정된 목표물을 주시하는 대신에 머리와 함께 움직이는 목표물을 주시하며 시행하는 것이 차이점이다. 이는 머리의 움직임과 동일한 방향과 각도로 움직이는 목표물에 대한 안구 움직임의 변화를 분석하는 방법으로, SHIMP에서는 정상 전정기능을 가진 대상의 경우 머리가 회전하는 동안 정상적으로 VOR이 일어나 이전의 목표물이 있었던 벽의 위치를 지속적으로 주시하게 되어 안구는 머리의 회전과 함께 이동하는 목표물을 놓치게 되고 머리의 회전이 멈춘 후에 이를 따라잡기 위하여 머리의 회전과 같은 방향으로의 반보상적 단속운동(anticompensatory saccade)이 나타나게 된다. 반면, 전정기능 손상이 있을 경우 VOR이 위축되거나 소실되어 머리의 회전 동안 안구가 머리의 회전과 같은 방향으로 함께 움직이게 되어 반보상적 단속운동 없이 이동한 목표물을 주시하게 되거나, 단속운동의 크기가 작게 나타나게 된다. vHIT에서 나타나는 머리의 회전과 반대 방향으로 나타나는 보상적 단속운동(compensatory saccade)이 전정기능저하를 나타내는 반면에 SHIMP에서 나타나는 머리 회전과 같은 방향으로 나타나는 반보상적 단속운동은 전정기능 자체를 대변한다고 보고되고 있다[6].
1. 검사 방법
목표물의 위치를 제외하고는 vHIT와 같은 방법으로 시행한다. SHIMP에서는 환자의 고글에서 나와 머리의 회전과 함께 움직이는 레이저 목표물을 지속적으로 주시하며 검사를 시행하며, 이와 함께 나타나는 반보상적 단속운동의 유무를 확인한다. 각각의 두부 회전 후 두부의 자극 속도와 안구 속도의 반응 기록들은 vHIT와 마찬가지로 검사자 및 의사가 확인할 수 있도록 화면에 그래프로 전시된다. 현재까지 SHIMP가 가능한 장비는 Otometrics사의 ICS impulse이며, 이 장비의 경우, vHIT에서는 보상적 단속운동의 방향이 화면에서 위를 향하고 있는 반면에 SHIMP에서 나타나는 반보상적 단속운동은 아래를 향하는 방향으로 나타나게 된다(Fig. 4).
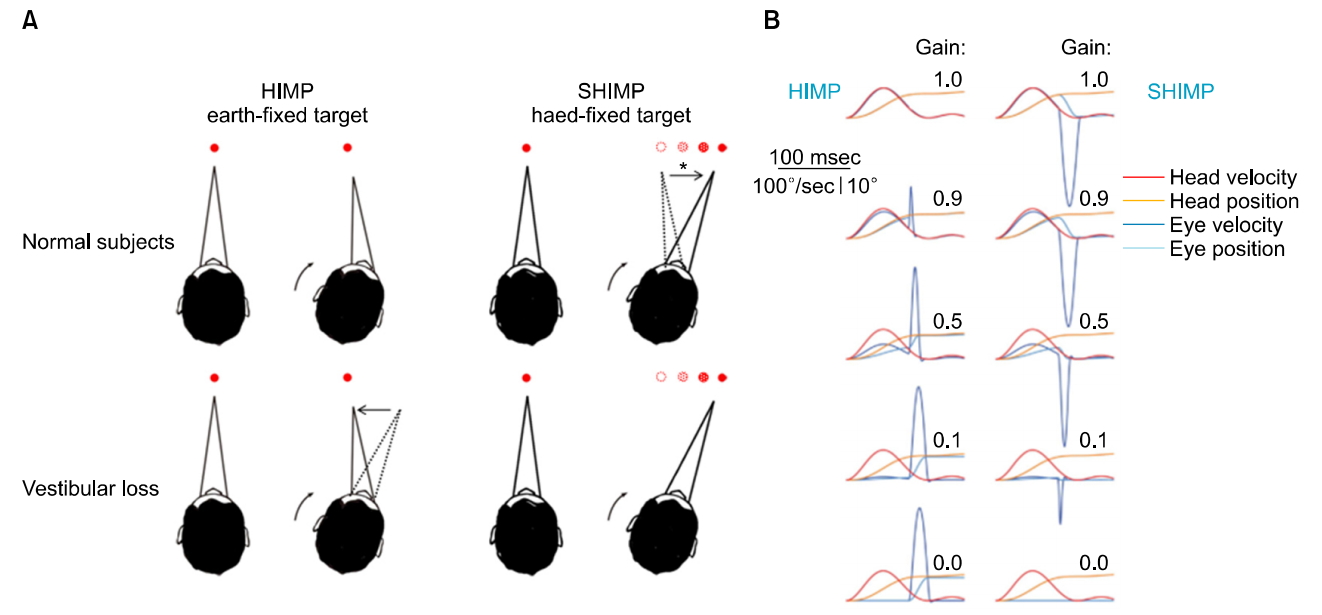
(A) The main difference between SHIMP and HIMP is location of target which is moved with head rotation or not. In SHIMP, VOR of normal subject normally works for the head rotation, so that their eyes are taken off new target and anticompensatory saccades (asterisk) is required for regaining the new target after head rotation. If subject has vestibular loss, VOR does not work for the head rotation, so their eyes move with head rotation and fix the new target without anticompensatory saccade. (B) The traces show the movement of head and eye in head impulse depending on vestibular function of subject. The lower vestibular function makes the lower VOR gain in both HIMP and SHIMP. As the gain decreases, however, amplitude of saccades decreases in SHIMP but increased in HIMP. SHIMP, suppression head impulse paradigm test; HIMP, head impulse test; VOR, vestibulo-ocular reflex.
2. 검사의 지표와 결과 및 분석과 해석
현재까지 SHIMP에 대한 연구가 많지 않지만 최근까지의 연구들에서 VOR 이득(VOR gain), 최대 단속운동 속도(peak saccade velocity), 지연값(latency), 단속운동 발현율(percentage of saccadic response) 등이 전정기능 평가의 지표로 이용되고 있다.
VOR 이득은 vHIT와 마찬가지로 머리 회전 속도 그래프 면적에 대한 눈의 완서상 속도 그래프의 면적 비율로 측정한다. SHIMP에서의 이득은 vHIT의 이득보다 평균적으로 약 0.06 정도 낮게 측정되는 것으로 보고되고 있으며 이는 자발안진과 은폐성단속운동의 영향이 적어서인 것으로 생각되고 있다[6,40].
최대 단속운동 속도는 각 단속운동의 속도가 최저 혹은 최고일 때 해당 속도의 절대값들을 합하여 단속운동을 확인한 총 자극 횟수로 나눈 값으로 정의하였다. SHIMP에서는 머리가 회전하는 동안 남아있는 VOR로 인해, 안구가 머리와 함께 움직이는 목표물을 놓치게 된다. 이후 머리회전이 멈춘 다음 새로운 위치의 목표물을 따라잡기 위한 단속운동이 나타나기 때문에 반보상적 단속운동은 환자의 VOR 혹은 전정기능을 대변한다고 생각되고 있다[40].
지연값은 머리의 회전 자극이 시작된 직후부터 강한 반보상적 단속운동이 시작되는 시점 사이의 시간 간격으로 정의된다. 전정기능저하가 있을 경우, 지연값이 연장될 수 있다는 보고가 있지만 아직까지는 논란이 있다[6,41].
단속운동 발현율은 SHIMP에서 단속운동이 발생한 횟수를 검사에서 시행한 좌우 양측의 총 두부 회전 횟수로 나누어 100을 곱한 값으로 정의된다. SHIMP에서의 단속운동 발현율 또한 전정기능을 예측하는 지표로 여겨지고 있다[7].
3. SHIMP의 장점 및 특징
vHIT에서는 은폐성단속운동이 나타나는 경우 머리와 눈의 움직임의 속도 그래프가 중복되어 단속운동을 명확하게 구분할 수 없었으며 VOR 이득을 정확하게 구할 수 없었다. 반면에 SHIMP는 은폐성단속운동이 거의 나타나지 않고 단속운동이 vHIT에 비해 늦게 나타나기 때문에 단속운동의 관찰이 쉬우며 이득, 지연값 등의 지표를 보다 정확하게 계산할 수 있다는 장점이 있다. 또한 급성일측성 전정장애가 있는 환자의 경우 vHIT에서는 자발안진이 그래프에서 위로 향하여 나타나기 때문에 자발안진과 단속운동을 구별하는 데 어려움이 있었던 반면에 SHIMP에서는 자발안진과 반대인 아래로 단속운동이 나타나기 때문에 더 쉽게 관찰이 가능하다.
최근 발표되는 SHIMP에 대한 연구들은 반보상적 단속운동이 환자의 잔존 전정기능을 예측하는데 도움을 준다고 주장하고 있다. 전정기능저하가 있는 환자에서 vHIT를 시행하면 거의 모든 경우에서 보상적 단속운동이 나타나며 이는 VOR의 저하를 나타내게 된다. 하지만 SHIMP의 경우 반보상적 단속운동은 잔존 VOR의 이득과 별개로 다양하게 나타날 수 있다(Fig. 5). 그리고 VOR 이득보다 반보상적 단속운동이 환자의 증상을 더 높게 반영하는 것으로 보고되었다[7]. 하지만 SHIMP의 반보상적 단속운동이 실제로 환자의 예후, 전정 보상 등을 예측하는데 도움이 되는지에 대한 연구는 아직 미비한 실정이다.
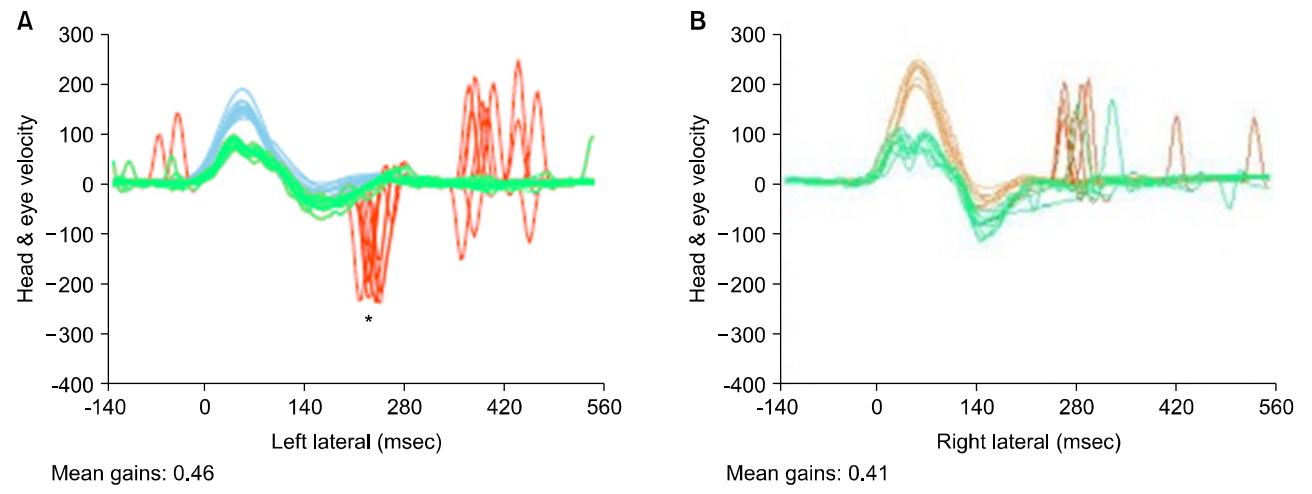
Different patients with similar vestibulo-ocular reflex gain could have different saccadic responses. The patient (A) with acute unilateral vestibulopathy shows decreased gain with anticompensatory saccades (asterisk), whereas the patient (B) with similar gain does not show anticompensatory saccades.
중추 전정신경병증(central vestibulopathy)의 적용
2009년 Kattah 등[42]은 급성전정증후군의 감별진단을 위한 검사로 HINTS (두부충동검사[HIT], 안진[gaze evoked nystagmus], 스큐편위검사[skew deviation])를 발표하였고, 이는 현재까지 중추성질환의 감별에 임상적으로 매우 유용하게 적용되고 있다. 급성전정증후군은 대부분 전정신경염이 차지하지만, 간혹 소뇌동맥영역의 뇌경색과 감별을 요한다[43,44]. 특히 자발안진을 동반하면서 HIT에서 교정단속운동을 보이지 않는 경우는 중추성질환을 시사하는 대표적인 경우이다. 이와 같은 경우 감별에 있어 HIT에 비해 vHIT은 민감도와 특이도를 상당히 높여준다[45].
어지럼을 일으키는 중추성질환에서는 vHIT에서 정상소견을 보이는 경우가 많겠지만, 일부 중추성질환에서는 이상 소견을 보일 수도 있는 것으로 알려져 있다. 전하소뇌동맥(anterior inferior cerebellar artery) 경색에서는 내이동맥(internal auditory artery)이 함께 침범될 경우 내이 허혈로 인해 청력저하를 동반한 급성어지럼이 발생할 수 있고 vHIT에서 양성을 보일 수 있다[46]. 후하소뇌동맥(posterior inferior cerebellar artery) 경색은 간혹 소뇌 목젖(uvula)과 소절(nodulus)을 침범하면서 약 20% 정도에서 전정안반사 이득 감소를 보인다[47]. 또한 전정신경핵(vestibular nucleus)에 급성병변이 발생하면 일측 전정기능소실이 발생하게 되어 건측으로 향하는 자발안진과 병변측의 vHIT에서 양성을 보여 전정신경염과 유사한 소견을 보이지만, 수평안구운동의 신경적분체인 내측전정신경핵의 이상으로 주시 유발안진 등이 동반될 수 있어 이러한 점이 감별에 도움을 줄 수 있다[48]. 대부분 소뇌 경색의 경우 vHIT에서 정상소견을 보이는 것으로 알려져 있었으나, 광범위한 병변을 가진 경우 종괴 효과로 인해 뇌간의 전정신경핵이나 신경다발을 압박하여 vHIT에서 양성 소견을 보일 수 있다고 밝혀졌다[49]. 또한 Park 등[50]은 타래(flocculus)에만 고립적으로 발생한 병변이 급성전정증후군의 양상을 보이며 HIT에서 양성 소견을 보이는 증례를 발표하였는데, 저주파의 회전의자검사에서는 전정안반사가 정상 혹은 증가한 양상을 보였으나 고주파의 HIT에서는 양측전정안반사가 모두 감소되어 있었다고 보고했다.
일부 퇴행성소뇌질환의 경우에도 온도안진검사는 정상을 보이고 vHIT에서 양성을 보이는 경우가 있다. 대표적인 예가 척수소뇌성실조증(spinocerebellar ataxia type 6)으로, 온도안진검사나 저주파의 회전의자검사에서는 정상 전정안반사를 보이지만, 고주파자극인 vHIT에서는 경미한 환자의 경우 전정안반사 이득의 증가를 보이다가, 중등도의 환자에서는 전정안반사 이득이 감소하는 소견이 관찰되었다. 이러한 현상은 타래(flocculus) 또는 전정신경핵(vestibular nucleus)의 퇴행성 변화에 의해 고주파, 고가속(high-acceleration) 자극에 대해 선택적인 손상이 관찰된 것으로 여겨진다[51].
혀밑신경앞핵(nucleus prepositus hypoglossi)의 급성병변은 반대측 측반고리관의 기능저하와 양측상반고리관의 기능항진을 야기하여 반대측 vHIT에서 양성 소견을 보일 수 있다. 또한 안쪽세로다발(medial longitudinal fasciculus)의 병변은 핵간 안운동마비(internuclear ophthalmplegia)를 일으킨다. 핵간 안운동마비의 주된 징후는 안구 운동 시 환측내직근(medial rectus muscle)의 내전 지체(adduction lag) 및 반대측 안구의 외전 시 해리성 안진(dissociative nystagmus)과 환측 안구의 상사시가 나타나는 스큐 편위(skew deviation) 등이 있으며 vHIT에서 건측 후반고리관 및 상반고리관 축의 전정안반사의 감소가 발생할 수 있다[52].
결 론
vHIT은 전정안반사의 기능을 정량적, 객관적으로 평가하여, 말초전정병증의 진단을 쉽게 할 수 있는 유용한 검사이다. 온도안진검사, 회전의자검사에 비하여, 일상생활에서 사용되는 두부 움직임과 유사한 자극 주파수를 이용하여, 구역 구토 등의 환자의 불편함을 줄이고 쉽게 시행할 수 있으며, 개별 세반고리관의 기능을 각각 파악할 수 있는 장점도 가진다.
하지만 vHIT은 몇 가지 한계점을 가지고 있다. 검사 시의 이득은 최대머리속도의 영향을 많이 받으므로 수직반고리관에서의 검사는 현재도 민감도, 특이도가 수평반고리관에 비하여 떨어지는 경향을 보이며, 검사자의 숙련도에 따라 결과값의 차이를 보일 수 있다. 또한 목의 빠른 움직임을 유발하므로, 목 질환이 있을 경우 주의를 요하고, 고글의 미끄러짐 등으로 인한 허상(artifact) 등이 발생할 경우, 이득 값이나 교정성단속운동의 해석에 있어 주의를 기울여야 한다.
하지만 vHIT은 여러 장점으로 인하여, 현재 지속적으로 발전을 거듭하고 있으며, 향후 다양한 전정질환에서 흥미로운 결과들이 계속 보고될 것으로 생각된다. 이 연구를 통하여, vHIT의 해석, 임상적 적용을 하는데 있어 도움이 될 것으로 생각한다.
Notes
저자들은 이 논문과 관련하여 이해관계의 충돌이 없음을 명시합니다.
