전정편두통 급성기에서 안진의 특성
Characteristics of Nystagmus during Attack of Vestibular Migraine
Article information
Trans Abstract
Objectives
The purpose of this study is to investigate characteristics of nystagmus during attacks of vestibular migraine (VM), and to find a distinct clinical feature compared to other migraine and peripheral vestibular disorders.
Methods
This study is a retrospective chart review of 82 patients satisfied with VM criteria, which is formulated by the new Bárány Society. Spontaneous and positional nystagmus provoked by various head positions were examined with video-nystagmography in all patients. Bithermal caloric test and cervical vestibular evoked myogenic potential test (cVEMP) were also performed. The direction and peak slow-phase velocity (SPV) of nystagmus, unilateral caloric weakness and interaural difference of cVEMP were analyzed. Control groups were lesion side in acute VN for nystagmus results and healthy side in the patients with benign paroxysmal positional vertigo of posterior semicircular canal for caloric and cVEMP results. Chi-square test and Mann-Whitney U-test were used for statistical analysis.
Results
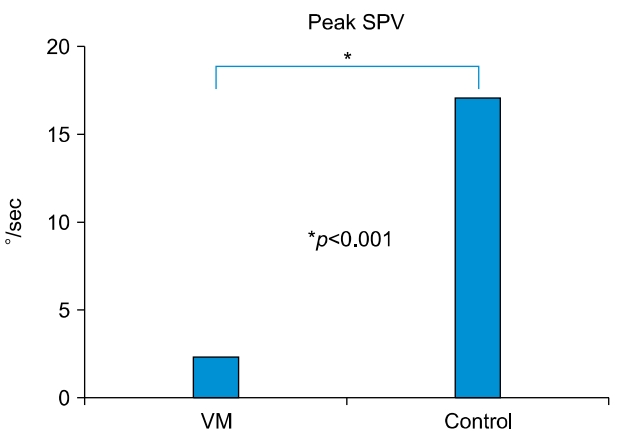
During the acute attack, nystagmus was seen in 71.9% (59 of 82) of patients. Horizontal nystagmus was the predominant type. Peak SPV in VM patients was much slower than in the control group (2.37±1.73 °/sec vs. 17.05±12.69 °/sec, p<0.0001). There was no significant difference on the result of both caloric and cVEMP test, compared to those of control groups.
Conclusion
Nystagmus with horizontal directions and low SPV was dominant form in the attack of VM. Close observation of nystagmus can be helpful to make a correct diagnosis and to understand the pathomechanism of vertigo in VM.
서 론
전정편두통(vestibular migraine, VM)은 현훈의 흔한 원인 질환으로 성인에서 1%–2.7%를 차지한다[1,2]. 전정편두통의 진단기준이 2012년 International Headache Society-Bárány Society에서 새롭게 개정되었지만[3], 여전히 전정편두통에서 현훈의 정확한 병태생리와 기전에 대해서는 알려져 있지 않다. 이 때문에 임상적으로 진단에 어려움이 있고, 서로 다른 경험적 치료가 이루어지고 있다[4]. 전정편두통은 중추성과 말초성기전을 모두 포함하는 복합적인 병태생리를 가질 것으로 생각한다[5]. 뇌간핵의 활성화와 뇌간으로의 확산성 피질 억제로 설명되는 중추성기전과, 내이로 가는 혈관연축 또는 이온채널불균형에 의한 내이반응 및 신경성의 혈관확장에 의한 기능장애를 일으키는 말초성기전이 모두 가능한 것으로 생각한다[6-9].
현재 임상적으로는 문진과 임상 양상을 토대로 전정편두통을 다른 질환과 감별진단하고 있다. 양성돌발두위현훈 또는 전정신경염과 달리, 전정편두통에서는 특징적인 안진이 없어서 감별진단에 어려움이 있다. 실제 전정 편두통의 안진 양상은 매우 다양하며, 기존 진단 기준에 의한 환자군에서 상대적으로 느리고 지속성 안진이 관찰되는 것으로 보고된 바 있다[10].
전정편두통에서 특징적인 전정기능검사(vestibular function test) 결과에 대한 연구는 많지 않으며, 그 결과도 보고마다 달라서 아직 논란이 있다[10]. 온도안진검사에서 정상군과 차이가 없었다는 보고가 있는 반면[10], 질환 초기에는 19% 환자에서 비정상 소견을 보였다는 보고도 있다[11]. 경부 전정유발근전위(cervical vestibular evoked myogenic potential test, cVEMP)검사도 정상 소견을 보인다는 연구 결과와, 11% 환자에서 비정상 소견을 보였다는 보고가 혼재했다[12]. 또한, 전정편두통에서 cVEMP보다 안구 전정유발근전위(ocular vestibular evoked myogenic potential)검사 결과가 더 특이적이었다는 보고도 있다[13]. 따라서, 안진검사나 전정기능검사 소견만으로 전정편두통을 감별진단하기는 힘든 실정이다.
이 연구의 목적은, (1) 전정편두통 발작기에 관찰되는 안진의 특성에 대해 조사하고, (2) 다른 전정질환과 구별되는 전정편두통의 임상적 특성을 찾는 것이다. 이를 통해, 전정편두통의 감별진단에 도움이 될 수 있는 객관적지표를 찾고, 전정편두통에서 발생하는 현훈의 병태생리를 연구하는데 도움이 되고자 한다.
대상 및 방법
2017년 3월 1일부터 2019년 2월 28일까지 2년간 대학병원 이비인후과에 내원한 외래 또는 입원 환자 중 새로운 진단기준[3]에 부합하는 Definite와 Probable 전정 편두통 환자 103명의 진료기록을 후향적으로 분석하였다. 이 중 (1) 만성중이염, 양성돌발두위현훈 및 메니에르병 등의 기타 질환으로 인한 현훈을 배제할 수 없는 경우, (2) 안진검사 및 전정기능검사를 시행하지 못하고 외래추적 도중 소실된 경우 및 (3) 순음청력검사에서 감각신경성난청이 있는 21명을 제외하고, 최종적으로 총 82명의 진료기록 및 검사 결과를 분석하였다.
모든 환자에서 ICS Chartra 200 (GN otometrics, Taastrup, Denmark)를 이용하여, 비디오안진검사(video nystagmography)를 시행하였고, 온도안진검사와 cVEMP 검사도 시행되었다. 안진분석을 위해, 자발안진 및 체위안진을 분석하였고, 안진 발생 시 안진의 방향과 느린성분 최대속도(peak slow phase velocity, SPV)를 조사했다.
또한, 온도안진검사에서 일측 반고리관 마비, cVEMP에서 유발전위의 강도와 이간차가 분석되었다. 온도안진검사는, 바로 누운 자세에서 온도자극기로 각각 24℃, 50℃의 공기 자극을 가하여 유발되는 안진을 기록하여 분석하였다. 안진의 느린 성분 속도의 최대값을 이용한 Jonkee’s 공식을 통해 구해진 반고리관마비(canal paresis)값을 확인하였고, 25% 이상일 경우 반고리관마비가 있는 것으로 판정하였다[14]. cVEMP를 위해, 500 Hz의 Tone bust, 90 dB nHL 크기의 자극음을 사용했으며, 각 귀에서 120회 반복자극을 시행하였다. cVEMP 강도(μV)는 p13 피크와 n23 피크 간 차이를 측정하였고, 양측 귀 사이 차이인 이간차 interaural difference (IAD) 값은(우측 강도-좌측 강도)/(우측 강도+좌측 강도)×100 값의 절대치(%)로 정의하였다. 본원 검사실에서 시행한 정상 대조군(n=30, 20–60세)에서 얻은 평균값(12.40%±6.84%)을 참고하여 IAD 값이 26.09% (mean+2 standard deviation) 이하인 경우 정상 범위로 간주하였다[15].
전정편두통 환자의 안진 특성을 비교하기 위해, 전정신경염 급성기 환자군(n=20)을 대조군으로 사용하였다. 또한, 전정기능검사상 특성을 비교하기 위해, 동일기간 내 체위안진이 없어진 후반고리관 양성돌발두위현훈 환자들의 전정기능검사 결과(n=20)를 대조군으로 삼았다. 통계분석을 위해, Mann-Whitney U 검정 및 카이제곱 검정을 사용하였고, p 값이 0.05 미만인 경우 통계적으로 유의한 것으로 판정하였다.
결 과
최종 분석한 전정편두통 급성기 환자군 82명의 평균나이는 38세(range, 9–70; median, 39)였다. 성별은 남성 23명(28.1%), 여성 59명(71.9%)으로 여성이 많았다. 이 중, 비디오안진검사에서 급성기에 자발 또는 체위안진이 관찰된 환자는 총 82명 중 59명(71.9%)이었다.
1. 전정편두통 급성기 안진의 특성
급성기에 안진을 보인 59명의 환자 중, 59명(100%) 모두에서 수평성 또는 수평-회선성 안진이 관찰되었으며, 이 중 28명(47.5%)이 자발안진을, 59명(100%)이 체위안진을 보였다. supine head roll test에서 39명, dix-hallpike test에서 43명, head hanging에서 33명의 환자가 안진을 보였다. 특히 그 중 6명(10.1%)에서는 수평성 안진과 함께 수직성 안진이 관찰되었다. 수직성 안진은 모두 체위안진으로 자발안진을 보인 환자는 없었다. Supine head roll test에서 4명, dix-hallpike test에서는 없었고, head hanging에서 4명의 환자가 안진을 보였다.
2. 안진 느린성분 최대속도
전정편두통 환자군에서 자발 또는 체위안진의 peak SPV는 2.37±1.73 deg/sec (range, 1–9; median, 2.0)로 측정되었고, 대조군인 전정신경염 급성기 환자군의 자발안진의 peak SPV는 17.05±12.69 °/sec (range, 2–54; median, 13.0)로 측정되었다. 통계적으로 전정편두통 환자군에서 peak SPV가 유의하게 낮았다(p<0.0001) (Fig. 1).
3. 온도안진검사
전정편두통 환자군에서, 일측 반고리관마비를 보인 환자는 82명 중 11명(13.4%, range, 0–57; median, 9), 양측 반고리관마비값이 모두 25% 이상인 환자는 1명(1.2%)이었다. BPPV군 건측에서는 5명(25%, range, 0–33; median, 11)에서만 일측 반고리관 마비를 보였다. 두 군의 일측 반고리관 마비 빈도는 통계적으로 차이가 없었다(p=0.45, Fig. 2A).
4. 전정유발근전위 검사
전정편두통 환자군에서, cVEMP 강도의 비정상적 이간차를 보인 빈도는 82명 중 24명(29.2%)이었다. 하지만, BPPV군에서는 20명 중 3명(15%)이었다(p=0.31) (Fig. 2B). 또한, cVEMP 강도는 180.38±120.42 μV (range, 22.64–564.35 μV; median, 146.65 μV)로 매우 다양한 모습을 보였다. 대조군에서는 cVEMP 강도가 135.03±85.28 μV (range, 24.3–352.8 μV; median, 139.0 μV)로 통계학적 유의성은 없었다(p=0.211) (Fig. 2C).
고 찰
다른 질환과 구별되는 전정편두통의 특징적 안진에 대한 보고는 많지 않다. 기존 연구에 따르면, 전정편두통 급성기 안진의 양상은 매우 다양하나 대부분의 환자에서 자발 또는 체위안진을 관찰할 수 있었고, 89%의 환자에서 2–7 °/sec 속도의 느린 안진이 있었고, 76% 환자에서 잠복기가 없는 지속성 안진이 관찰되었다고 하였다[10]. 이 연구결과에서도 이와 비슷하게, 느린 수평성 안진이 71.9%의 환자에서 관찰되었다. 이 중 일부는 속도가 매우 느려, 프렌젤 안경에서 관찰하기 힘들어 비디오안진검사에서만 관찰된 경우도 있었다. 흥미롭게도 안진을 보인 환자 모두에서 수평성 안진이 관찰되었는데, 이는 다른 중추성전정질환과 구별되는 특성으로 생각된다. 이와 반대로, 일부에서는 수직성 체위안진이 관찰되어, 기타 말초성전정질환과도 구분되는 특성이 있다고 하겠다. 따라서 전정편두통에서 유발되는 안진은 중추성병변과 말초성병변이 복합적으로 관여한 결과일 가능성이 있을 것으로 생각된다. 이에 대한 병태생리적 후속연구가 필요하겠다. 또한 전정신경염과 달리, 전정편두통에서는 일부환자에서만 자발안진이 관찰되어, 두 군간 자발안진끼리 속도를 비교하지 못한 것은 이 연구 분석의 제한점으로 생각한다.
이 연구에서, 전정기능검사 결과는 유의한 결과를 보이지는 않았다. 기존연구에 따르면, 전정편두통에서 온도안진검사는 정상과 차이가 없다는 보고가 있다[10]. 반대로 질환초기에는 비정상범위를 보인다는 보고도 있다[11]. 또한, 전정편두통에서의 cVEMP의 유용성에 대해서도 논란이 있다. 전정편두통 환자의 병측에서 cVEMP의 강도가 감소한다는 연구가 있는 반면[16], 강도나 잠복기에 큰 차이가 없다는 보고도 있었다[17,18]. 따라서 아직 cVEMP의 유용성에 대해서는 추가 연구가 필요하지만 전정편두통이 구형낭-내측전정신경핵-내측전정척수 경로에 미치는 영향이 환자마다 다르기 때문에, 다양한 cVEMP 결과의 가능성도 배제할 수 없겠다. 따라서, 온도안진검사 또는 cVEMP검사 결과를 이용한 전정편두통의 감별 진단은 현재로서는 제한점이 있다. 이 연구는 후향적 연구로 연구시점에서 정상대조군에 대한 전정기능검사를 시행하는 것이 힘들어, 차선잭으로 동일기간 내 체위안진이 없어진 양성돌발두위 현훈 환자들의 전정기능검사를 대조군으로 삼았다는 제한점이 있다. 후속연구를 통해 정상대조군과의 비교가 필요하겠다.
전정편두통 급성기 현훈의 기전과 관련하여, 아직 중추성과 말초성기전 중 어느 것이 더 주요한 원인 기전인지에 대해서는 논란이 많다[5]. 이 연구 결과에서 흥미로운 점은, 전정편두통 급성기 느린 안진이 다른 중추성병변에서 보이는 안진과 유사한 모습을 보였다는 점이다. 실제로, 가성전정신경염 환자에서 느리고 약한 수평성 안진을 보이는 경우가 있는데, 약한 안진에 비해 심한 균형장애를 보이거나, 체위나 주시에 따라 안진의 방향이 바뀌기도 한다[19]. 또한, 기타 소뇌 병변에서도 느린 수평성 자발안진 또는 수평성 체위안진을 보이는 경우가 보고되고 있다[20]. 전정신경염의 회복기에도 역시 병측으로 향하는 느린 수평성 안진이 관찰되곤 하는데, 이는 중추 전정계의 과보상에 의한 것으로 알려져 있다[21]. 이를 통해 전정편두통 급성기에서 느린 수평성 안진의 발생은, 어느정도 중추성기전이 관여할 것으로 생각한다. 만약 이 가설이 합당하다면, 면밀한 안진 관찰이 전정편두통 환자의 진단에 도움이 될 수 있을 것으로 기대된다. 현재 문진 및 임상 양상만으로 전정편두통을 진단하는 진단 기준의 약점을 보완해줄 수 있는 좋은 도구가 될 가능성이 있겠다.
하지만 전정편두통 진단에서 안진검사의 유용성을 명확히 검증하기 위해서는 향후 대규모, 다기관의 전향적인 연구를 통해 전정편두통 안진의 특성을 파악하는 것이 선행되어야 할 것이다. 또한 이 연구에서 포함된 환자군 중 일부가 추후 메니에르병 등의 다른 전정 질환으로 진행할 수 있을 가능성이 있기 때문에, 장기간의 추적 관찰과 연속적인 검사를 통한 연구가 필요하겠다.
결 론
전정편두통 급성기에서 느린 수평성, 자발 또는 체위안진이 주로 관찰되었다. 면밀한 안진 관찰이 전정편두통의 감별 진단에 도움이 될 수 있을 것으로 기대되며, 또한 이를 전정편두통의 병태생리를 이해하는데 이용할 수 있겠다.
Notes
저자들은 이 논문과 관련하여 이해관계의 충돌이 없음을 명시합니다.
Acknowledgements
This research was supported by Basic Science Research Program through the National Research Foundation of Korea (NRF) funded by the Ministry of Science, ICT and Future Planning (NRF-2017R1D1A3B03030968).