Abstract
- Distinguishing central and peripheral causes of dizziness is vital. A case is presented where a 42-year-old man with a history of posterior circulation ischemic stroke developed acute unilateral vestibulopathy with hearing loss. Clinical examination revealed signs of vestibular dysfunction on the left side. Audiometry confirmed deafness on the left, but imaging ruled out new central issues. The patient was diagnosed with audiovestibulopathy and treated with steroids, antiviral agents, intratympanic injections, and hyperbaric oxygen therapy. Hearing loss persisted, but dizziness improved with vestibular rehabilitation. Poststroke patients should be closely monitored for peripheral complications. Further research should explore the benefits of antiplatelet therapy in vascular-related conditions, even without clear central lesions.
-
Keywords: Ischemic stroke; Vertigo; Sudden hearing loss; Labyrinth diseases; Inner ear disease; Vestibualr disease
-
중심단어: 허혈성 뇌졸중, 현훈, 돌발성 난청, 미로 질환, 내이 질환, 전정 질환
서 론
급성일측전정병증(acute unilateral vestibulopathy)은 일측 전정기능이 갑자기 저하되는 다양한 병리를 모두 포함하는 개념으로, 동반 증상과 병인에 따라 현훈을 동반한 돌발성 난청(sudden sensorineural hearing loss with vertigo), 미로염(labyrinthitis), 신경미로염(neurolabyrinthitis) 등의 용어도 사용된다[1]. 대부분의 말초성 급성일측전정병증은 그 원인을 규명하기가 어려운데, 가능성 높은 기전으로 전정신경 또는 미로의 바이러스 감염, 내이를 공급하는 혈관의 허혈로 인한 일측 전정기능 저하가 제시된다.
갑자기 발생한 현훈을 주소로 내원한 환자에서 중추성과 말초성 원인을 감별하는 것은 매우 중요하다. 그러나 전정신경염 뿐 아니라 소뇌 경색에서도 신경학적 증상을 동반하지 않은 현훈이 나타날 수 있으며, 이를 가성 전정신경염(pseudo-vestibular neuritis)이라 칭하기도 한다. 가성전정신경염 환자는 어지럼 외에 명확한 신경학적 증상을 호소하지 않아 중추성과 말초성 원인을 감별하기 어려울 수 있다. 선행된 보고에 따르면 소뇌에 국한된 뇌경색 환자의 10.4%에서 전정신경염과 유사한 임상 증상을 보였으며[2], Huang과 Yu [3]는 안진과 보행실조만을 호소하는 미로 병변과 유사하게 나타난 작은 소뇌 경색 6예를 보고하였다. 국내에서는 말초성 어지럼과 유사한 임상 양상을 보이는 소뇌 경색 환자 19예[4]와, 전정신경염 진단 하에 입원 치료하였으나 어지럼과 두통이 점차 심해지거나, 전정기능 검사에서 중추신경 이상과의 감별이 요구되어 이후 후하소뇌동맥(posterior cerebellar inferior artery)경색을 진단한 3예가 보고된 바 있다[5].
위와 같이 중추성 원인에 기인한 어지럼 환자가 말초성 원인의 환자로 오인된 경우는 보고된 바가 있으나, 중추성 병변 발생 이후 지연성으로 어지럼 및 난청이 발생한 경우는 아직 국내에 보고된 바가 없다. 최근 저자들은 후방 순환계 뇌졸중(posterior circulation ischemic stroke) 진단 및 치료 후 지연성으로 발생한 청각전정병증(audiovestibulopathy) 환자를 경험하였기에 이를 문헌 고찰과 함께 보고하는 바이다.
증 례
42세 남자가 내원 당일 발생한 우측 안면의 감각이상 및 어지럼을 주소로 응급실로 내원하였다. 환자는 내원 5시간 반 전부터 우측 안면부에 국한된 감각이상이 시작되었으며, 회전성이 아닌 아찔한 느낌의, 특별한 유발 요인 없이 지속되는 어지럼을 경험하였다. 오심을 동반하였으나 구토는 없었으며, 청력저하, 이충만감, 이명, 혹은 안면마비 등의 이과적 증상은 호소하지 않았다. 증상 발생 당시 심한 두통은 없었다. 신체 진찰 시 명확한 안진은 관찰되지 않았다. 환자는 외상 등의 과거력은 없었으나 고혈압 및 고지혈증 진단하 약물 치료 중이었으며, 이외 정신과적으로 불안장애 및 공황장애를 앓은 경험이 있었다.
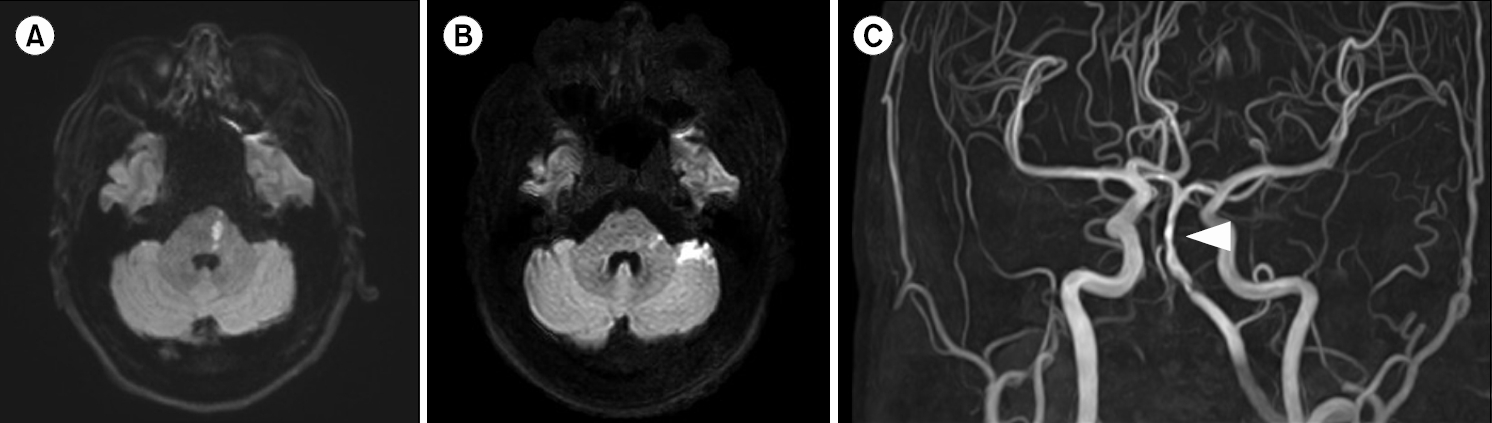
응급실에서 촬영한 경부 전산화단층혈관조영술(computed tomography neck angiography)에서 척추동맥(vertebral artery)의 폐색 및 뇌기저동맥(basilar artery)의 죽상경화가 확인되었으나 박리성 병변은 관찰되지 않았으며, 확산강조 자기공명영상(diffusion-weighted brain magnetic resonance imaging)에서 전하소뇌동맥(anterior inferior cerebellar artery) 영역의 뇌교 및 좌측 소뇌의 급성 뇌경색이 확인되었다(Fig. 1). 환자는 후방 순환계 뇌졸중을 진단받고 신경과 입원 치료를 시작하였으며, 입원 당시 미국국립보건원 뇌졸중 척도(National Institutes of Health Stroke Scale)는 감각 영역에 국한된 1점이었다. 환자는 입원 후 원인 평가를 위한 흉벽 경유 심초음파검사(transthorasic echocardiography)를 시행하였으나 특이 이상소견은 없었으며, 아스피린과 클로피도그렐을 포함한 이중 항혈소판요법(dual antiplatelet therapy)을 시작하였다. 환자는 입원 기간 중 약간의 어지럼과 환측의 감각저하를 호소하였지만 신경학적 증상의 악화는 없었으며, 7일간의 보존적 치료 이후 퇴원하였다.
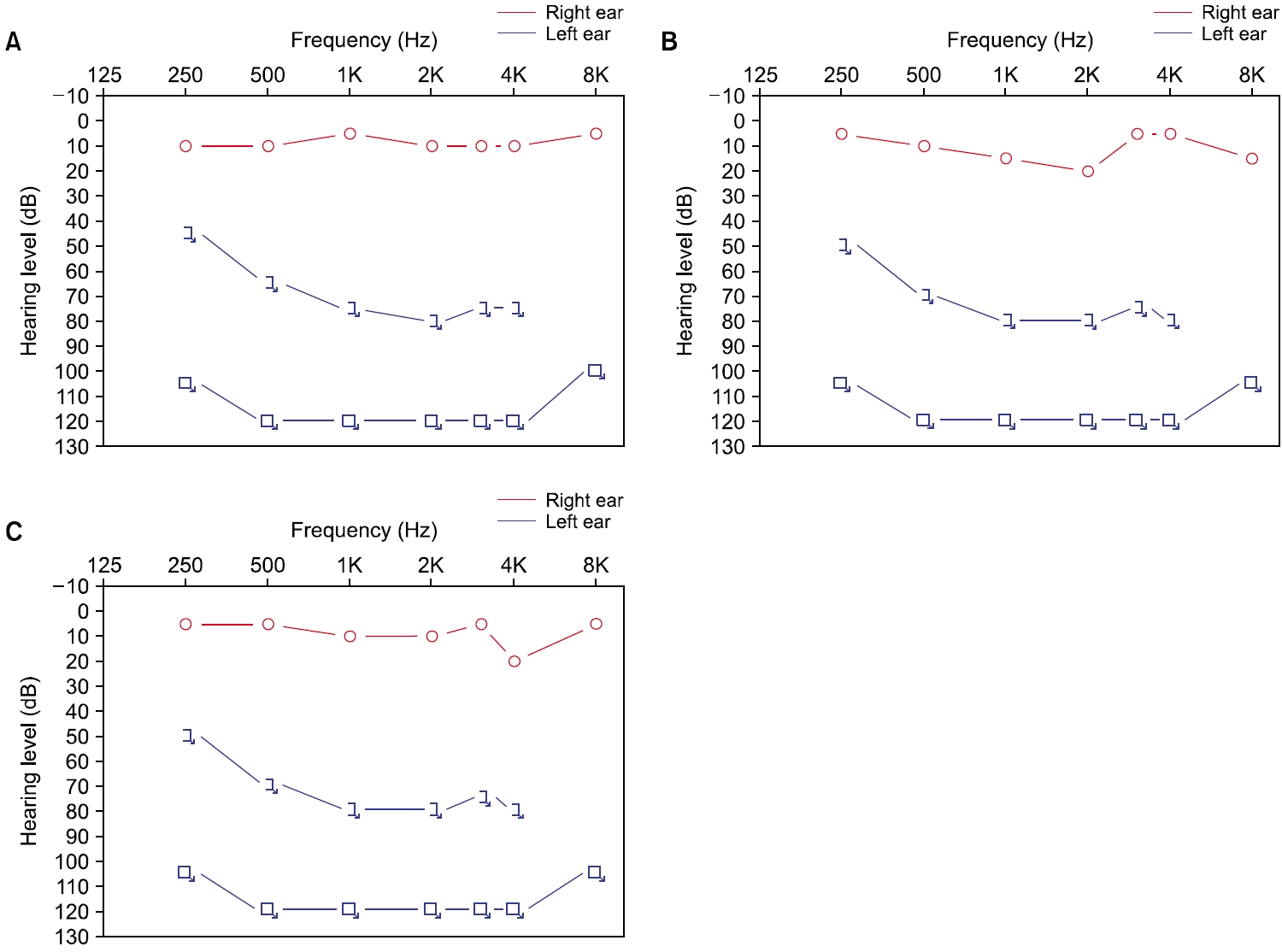
퇴원 9일 후, 환자는 갑자기 발생한 심한 어지럼을 주소로 응급실에 다시 내원하여 이비인후과에 진료 의뢰되었다. 환자는 내원 30분 전부터 지속되는 회전성 어지럼을 경험하였으며, 좌측 청력저하 및 이명, 이충만감이 동반되었다. 양측 고막 소견은 정상이었으며, 소리굽쇠를 사용한 Weber 검사에서 우측으로의 편위가 나타났다. 침상에서 시행한 비디오 안진검사에서 우측으로의 자발안진이 관찰되었고, 좌측 두부충동검사 시 교정성 신속안구운동(corrective saccade)이 관찰되었으나 Dix-Hallpike 검사 및 누워머리돌리기(supine head roll) 검사 시 악화되는 어지럼 및 안진은 없었다. 안면신경 평가 시 명확한 안면마비는 없었다. 청력 평가를 위해 시행한 순음청력검사에서 4분법 상 우측은 9 dBHL, 좌측 전농으로 전 주파수에 걸쳐 반응이 측정되지 않았으며(Fig. 2A), 어음청각검사에서 좌측 어음인지도는 측정 불가능하였다. 새로 발생한 중추성 병변의 감별을 위해 경부 전산화단층혈관조영술 및 확산강조 자기공명영상 검사를 다시 시행하였으나 이전 입원 치료 당시와 명확한 차이는 없었다. 급성 일측성 말초전정병증과 돌발성 난청 소견으로 좌측 청각전정병증을 진단하고 환자에게 입원 치료를 권유하였으나, 환자는 외래를 통한 치료를 희망하여 외래 추적관찰을 계획하였다. 환자는 3일 후 증상 호전이 없어 응급실로 다시 내원하였으며, 이전 신경과 입원 당시 호소하였던 우측 안면 감각 이상은 호전된 상태였으나 새로 발생하였던 어지럼 및 청력저하는 호전이 없는 상태로 이비인후과 입원 치료를 시작하였다.
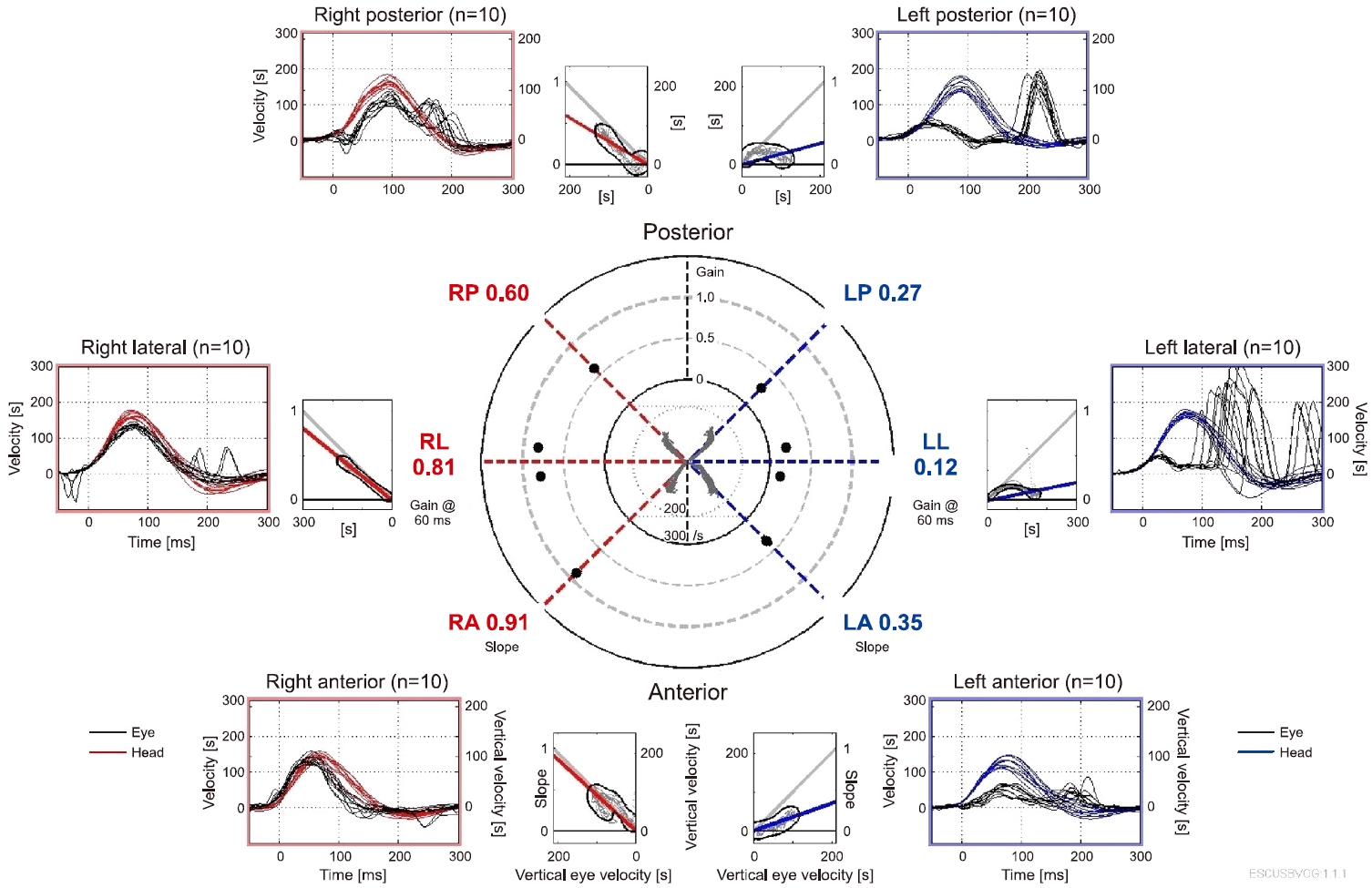
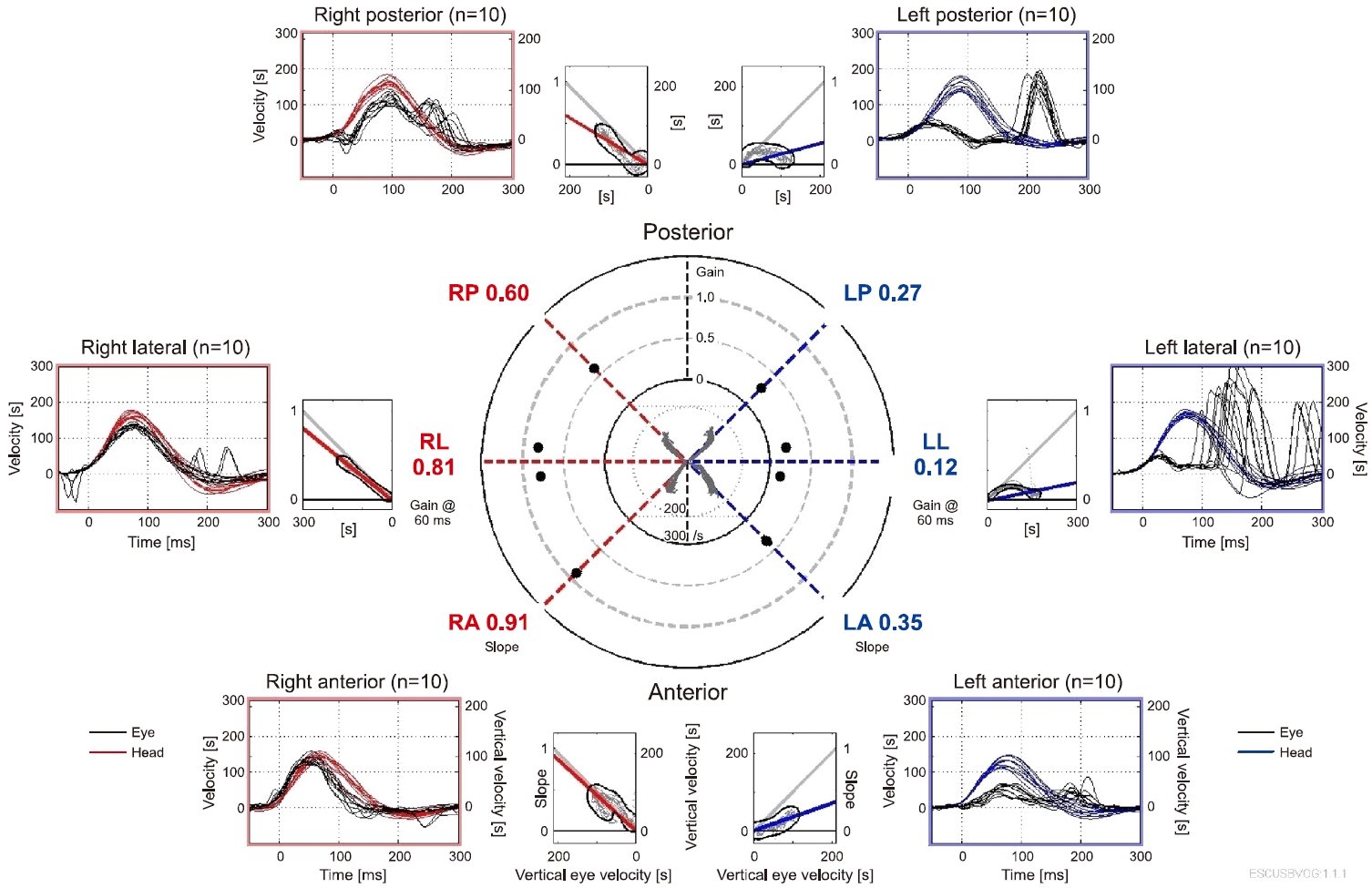
환자는 고용량 경구 스테로이드(methylprednisolone, 48 mg/day) 치료와 더불어 경구 항바이러스제(acyclovir, 1,000 mg/day), 고실 내 스테로이드 주입술, 고압산소 치료를 병행하였다. 증상 발생 4일째인 재원 1일째, 순음청력검사를 다시 시행하였으나 좌측 전농으로 호전은 없었다. 재원 1일째 시행한 전기안진검사에서 8°/sec의 우향 자발안진이 관찰되었고, 냉온교대 온도안진검사에서 좌측 반고리관마비(canal paresis) 74%, 좌측 방향우위성(directional preponderance) 4%가 보고되었다. 비디오 두부충동검사에서는 좌측 수평반고리관에서 현성 및 은폐성 추적 단속안구운동(covert and overt catch-up saccade)이, 후반고리관에서 현성 추적 단속안구운동이, 전반고리관에서 현성 추적 단속안구운동이 관찰되었으며, 각각의 이득은 0.12, 0.27, 0.35로 좌측 반고리관의 전반적인 전정-안구반사의 이득 감소가 관찰되었다(Fig. 3). 내이도 자기공명영상 검사에서는 양측 내이 및 소뇌교각부의 새로운 이상소견은 관찰되지 않았다. 환자는 고압산소 치료 유지 중 입원 2일째 양측 혈고실이 발생하였으나 지속적인 고압산소 치료를 위해 양측 고막 환기관 삽입술을 받았으며, 재원 3일, 6일째 순음청력검사로 추적관찰하였으나 청각의 호전은 관찰되지 않았다. 환자는 재원 2일째부터 앉을 수 있을 정도의 주관적 어지럼 호전을 보여 맞춤형 전정 재활치료를 시작하였다. 이후 환자는 재원 6일째 퇴원하였다.
환자는 경구 스테로이드 치료와 더불어 총 14회의 고압산소 치료, 초 치료 목적의 7회 및 구제요법 목적의 6회, 총 13회의 고실 내 스테로이드 주입술을 받았다. 그러나 1개월, 2개월, 5개월 후 시행한 순음청력검사에 좌측 청력은 회복되지 않았으며(Fig. 2B, 2C) 지속적인 이명을 호소하였다. 한편 맞춤형 전정 재활치료에 따라 일상생활 중 어지럼은 많이 호전되었으며, 계단을 걸을 때 약간의 불편감만 남아있어 지속적인 맞춤형 전정 재활치료를 시행하였다.
고 찰
갑자기 발생한 현훈을 주소로 내원한 환자에서 중추성 질환의 진단 및 치료가 늦어지는 경우 심각한 후유증이 남거나 사망에 이를 수 있기에 빠르고 정확한 감별이 중요하며, 이를 위해서는 주의 깊은 병력 청취, 신체 검사, 혈액 검사 및 영상의학적 검사가 필요하다. 응급실로 내원하는 후방 순환계 뇌졸중 환자는 급성 일측성 말초전정병증과 유사한 형태의 임상 양상을 보일 수 있다. 이러한 경우 두부충동검사나 Dix-Hallpike 검사가 원인 감별에 도움을 줄 수 있으며[6], 특히 나이가 많은 환자가 자발적이며 지속되는 현훈을 호소하거나, 혈관 위험인자가 있으면서 두부충동검사가 정상이거나, 방향이 변하는 주시유발안진 혹은 심한 보행 실조가 있어 기립이 어려운 경우에는 자기공명영상 검사를 통하여 후하소뇌동맥 영역의 소뇌 경색을 반드시 감별해야 한다[2]. 또한 진찰실에서 시행할 수 있는 HINTS (head impulse-nystagmus-test of skew) 검사법을 통해 중추성 질환을 감별하는 데 도움을 얻을 수 있다[7].
후방 순환계 영역(posterior circulation brain structure)은 뇌간, 소뇌, 중뇌, 시상, 측두 및 시각 영역(temporal, occipital cortex)를 포함하는 개념으로, 척추뇌기저동맥으로부터 혈액을 공급받는다. 후방 순환계 뇌졸중은 후방 순환계 동맥 및 그 분지가 막힐 경우 발생하며, 가장 흔한 원인은 척추뇌기저동맥의 죽상경화증이나 동맥 박리에 의한 폐색 혹은 색전, 심장으로부터의 색전이다[6]. 본 증례에서는 영상검사에서 척추동맥의 폐색 및 뇌기저동맥의 죽상경화를 확인하였으며, 심장 문제를 확인하기 위한 심초음파검사에서 이상소견은 없었다. 후방 순환계 뇌졸중은 뇌간, 소뇌 등에 영향을 미쳐 다양한 양상으로 나타날 수 있는데, 흔한 증상은 어지럼, 일측성 상하지 위약, 구음장애, 두통, 오심과 구토 순서로 알려져 있으며, 흔한 징후는 일측성 상하지 위약, 실조성 보행, 일측성 사지 실조, 구음장애, 안진 순서로 알려져 있다. 특히 급성으로 일측성 뇌신경 증상이 발생하고, 반대측에 감각 혹은 운동 증상이 나타나는 교차 증상이 발생하는 경우 후방 순환계 뇌졸중을 의심할 수 있다[6].
후방 순환계 뇌졸중의 치료는 다른 뇌졸중의 치료와 비슷하게 행해진다. 증상 발현 4.5시간 이내에는 정맥 tPA (tissue-type plasminogen activator) 치료를 시행할 수 있으며, 24시간 이내에는 급성 동맥 내 재개통 치료(acute endovascular recanalization therapy)를, 두개내압이 상승하는 경우에는 수술적 치료를 고려할 수 있다. 뇌졸중 발생 이후에는 생활습관 교정 및 항혈소판제 복용, 이상지질혈증의 치료 및 혈압 조절이 필요하다[6]. 본 증례에서는 우측 안면 감각이상을 주소로 응급실에서 시행한 검사에서 뇌졸중이 진단되어 이중 항혈소판요법을 시작하였으며, 이를 유지하고 있음에도 불구하고 9일 후 지연성으로 말초성 현훈 형태의 어지럼과 난청이 새로 발생하였다. 내이에 혈액을 공급하는 미로동맥(labyrinthine artery)은 전하소뇌 동맥으로부터 분지되며, 이들은 뇌기저동맥으로부터 기시한다. 내이는 많은 대사를 필요로 하며 구조적으로 측부 혈액 공급이 부족하여 뇌기저동맥의 허혈에 특히 취약하다[8]. 이들 혈관에 일시적 허혈이 발생하면 수 분 동안 짧은 일과성 회전성 현훈이 일어날 수 있으며[9], 특히 급작스러운 동맥 폐쇄가 일어나면 임상적으로는 심한 어지럼, 청력저하, 혹은 모두가 갑자기 발생할 수 있다[10]. 전하소뇌동맥경색 환자를 대상으로 한 연구에 따르면, 경색 환자에서 중추성, 말초성 혹은 혼합성 전정기능장애가 발생한 경우가 98%, 전정기능장애와 청력손상이 모두 발생한 경우가 60%였으며, 바이러스 감염에 비해 혈관성 원인에 의한 미로 손상은 일반적으로 전정기능과 청력이 함께 손상되는 경우가 많았다[11]. 일반적으로 혈관 폐색에 의한 어지럼은 시간이 지나면서 호전되며 난청의 예후는 좋지 않은 것으로 알려져 있으나, 장기간의 추적관찰에서 소뇌 경색에서도 청력 호전을 보이는 경우도 있었다[4]. 본 증례에서는 어지럼은 맞춤형 전정 재활훈련 후 호전되었으나, 추적관찰 기간에 청력은 호전되지 않았다.
본 증례는 뇌졸중 환자에서 급성 전정증후군 증상을 보여 진단에 어려움을 겪었던 기존 보고와는 다르게, 뇌졸중 진단 이후 지연성으로 어지럼 및 난청을 호소하여 청각전정병증이 진단된 경우이다. 환자는 처음 내원 당시 어지럼 및 오심 이외 말초성 병변을 의심할 만한 뚜렷한 증상과 징후는 없었으며, 시행한 검사에서도 자명한 뇌졸중이 발견되어 이에 대한 신경과적 치료를 받았다. 뇌졸중의 진단 및 치료 이후 지연성으로 급성 어지럼 및 난청이 발생하였기 때문에, 본 환자에서는 뇌졸중에 영향을 주었던 인자에 의한 내이동맥 혈류의 허혈로 급성 청각전정병증이 발생했을 가능성이 있다. 비록 어지럼 및 난청이 해부학적으로 말초성 원인에 기인할지라도, 기전적으로 허혈성 손상이 의심되는 경우 이를 결코 간과하여서는 안 된다. 어지럼을 주소로 내원한 환자에서 중추성 원인을 철저히 감별하는 것뿐 아니라, 초기 말초신경기능이 정상인 전하소뇌동맥 영역의 뇌졸중 환자에서 항혈소판제 등의 치료를 유지하던 중이더라도 지연성으로 말초성 병변이 발생할 수 있음을 유의해야 하며, 이에 대한 환자 교육 및 정기적인 추적관찰이 필요할 것이다.
본 증례에서는 신경과적으로 시행하던 이중 항혈소판요법을 유지하며, 청각전정병증 진단 후 이비인후과적으로 고용량 경구 스테로이드 및 고압산소 치료, 고실 내 스테로이드 주입술 등 적극적인 치료를 시행하였다. 그러나 청력에 명확한 호전은 없었으며, 전정 재활치료 후 어지럼은 호전되었다. 본 증례의 경우 이중 항혈소판요법을 유지 중인 환자였기에 원인으로 추정되는 혈관성 병변에 대한 추가적인 치료를 시행하지는 않았다. 임상적으로 미로의 허혈성 손상이 강력하게 의심되는 환자에서 항혈소판제 등의 치료를 고려해볼 수 있을 것이며, 이것이 실제로 임상적 회복에 도움을 줄 수 있을지 추가적인 연구가 수행되어야 할 것이다.
ARTICLE INFORMATION
-
이해관계(CONFLICT OF INTEREST)
저자들은 이 논문과 관련하여 이해관계의 충돌이 없음을 명시합니다.
-
연구 지원(FUNDING/SUPPORT)
This research was supported by a grant of the Korea Health Technology R&D Project through the Korea Health Industry Development Institute (KHIDI), funded by the Ministry of Health & Welfare, Republic of Korea (grant number : HI22C0851).
-
저자 기여(AUTHOR CONTRIBUTIONS)
Conceptualization: HSL, THK; Data curation: HSL, EKJ; Formal analysis: DHK; Funding acquisition: THK; Writing–original draft: HSL, EKJ; Writing–review & editing: All authors.
All authors read and approved the final manuscript.
Fig. 1.(A, B) Diffusion-weighted brain magnetic resonance imaging scans taken at the emergency department confirmed acute infarction of the pons and cerebellum. (C) Magnetic resonance angiography image taken after admission to the neurology department more clearly shows occlusion of the vertebral artery and atherosclerosis of the basilar artery (arrowhead).
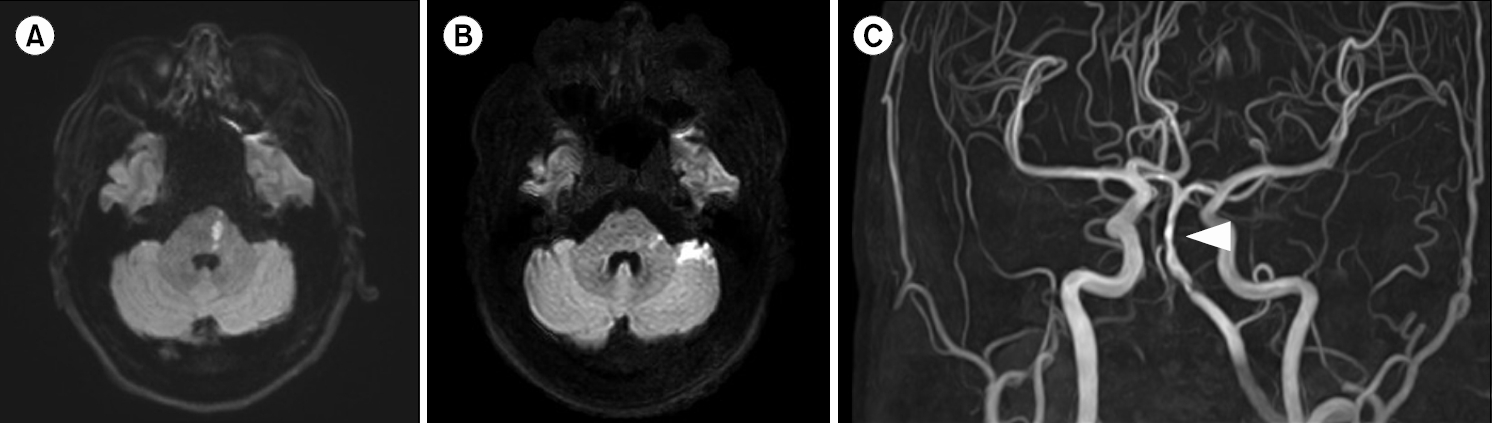
Fig. 2.Pure tone audiometry (PTA) findings. PTA performed at the time of the initial emergency department visit for vertigo and hearing loss shows a left-sided sensorineural hearing loss (A), with no clear improvement after 1 month of treatment (B), and no clear difference at 5-month follow-up (C).
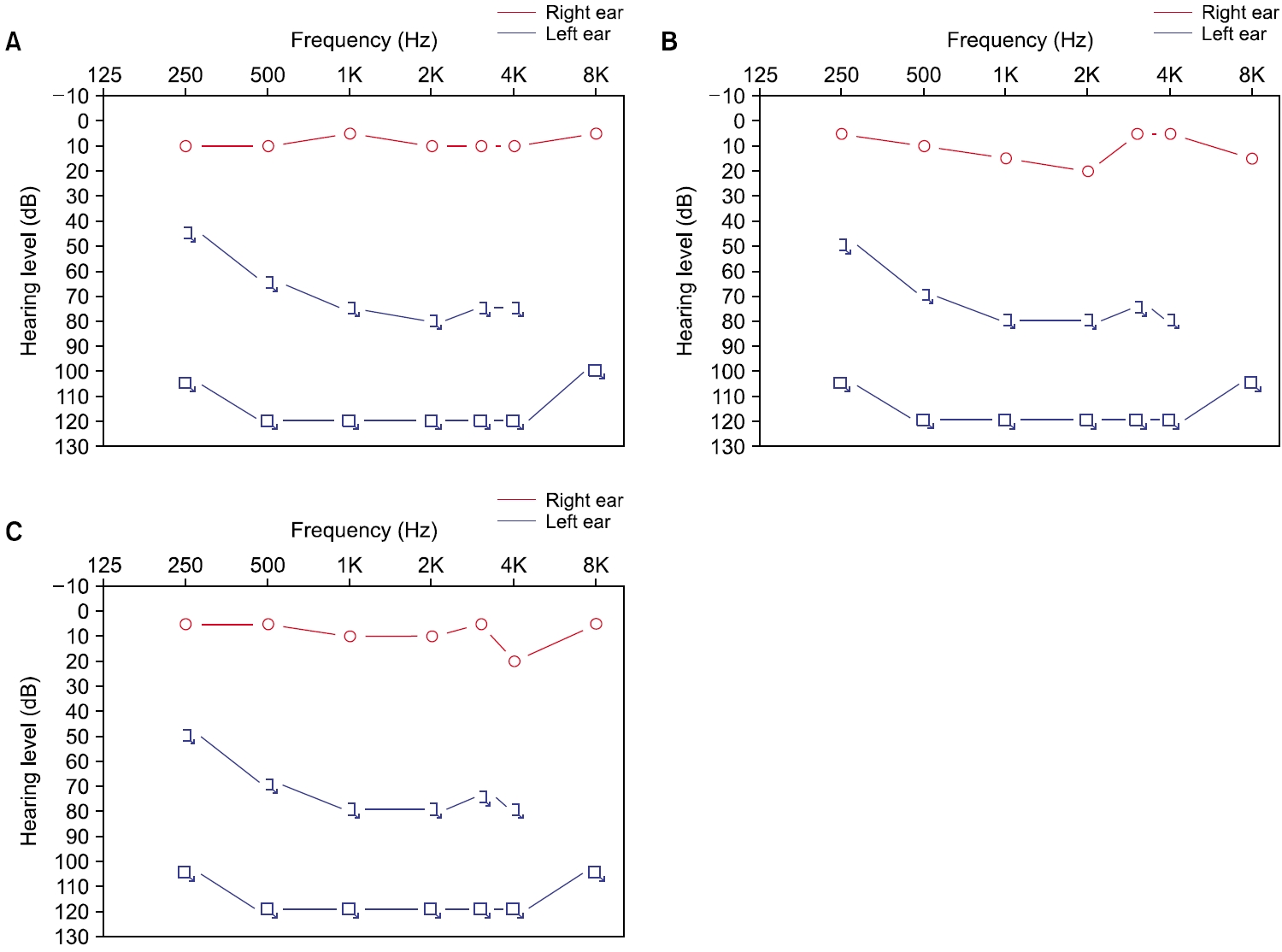
Fig. 3.In the video head impulse test, saccadic movement were observed in the left horizontal, posterior, and anterior semicircular canals with decreased gain of 0.12, 0.27, and 0.35, respectively.
REFERENCES
- 1. The Korean Balance Society. Clinical vestibular medicine: vertigo and nystagmus. 2nd ed. Seoul: Beomun Education; 2017.
- 2. Lee H, Sohn SI, Cho YW, Lee SR, Ahn BH, Park BR, et al. Cerebellar infarction presenting isolated vertigo: frequency and vascular topographical patterns. Neurology 2006;67:1178–83.ArticlePubMed
- 3. Huang CY, Yu YL. Small cerebellar strokes may mimic labyrinthine lesions. J Neurol Neurosurg Psychiatry 1985;48:263–5.ArticlePubMedPMC
- 4. Lee SS, Ban JH, Park CY, Lee NH, Lee JK. Clinical manifestations of cerebellar infarction mimicking unilateral vestibulopathy. J Korean Bal Soc 2006;5:229–34.
- 5. Chung YW, Park E, Kim HY, Jung JY. Three cases of posterior inferior cerebellar infarction mimicking acute peripheral vestibulopathy. Korean J Otorhinolaryngol-Head Neck Surg 2007;50:941–6.
- 6. Merwick Á, Werring D. Posterior circulation ischaemic stroke. BMJ 2014;348:g3175. ArticlePubMed
- 7. Kattah JC, Talkad AV, Wang DZ, Hsieh YH, Newman-Toker DE. HINTS to diagnose stroke in the acute vestibular syndrome: three-step bedside oculomotor examination more sensitive than early MRI diffusion-weighted imaging. Stroke 2009;40:3504–10.ArticlePubMedPMC
- 8. Kim JS, Lopez I, DiPatre PL, Liu F, Ishiyama A, Baloh RW. Internal auditory artery infarction: clinicopathologic correlation. Neurology 1999;52:40–4.ArticlePubMed
- 9. Grad A, Baloh RW. Vertigo of vascular origin: clinical and electronystagmographic features in 84 cases. Arch Neurol 1989;46:281–4.ArticlePubMed
- 10. Millikan CH, Futrell N. Vertigo of vascular origin. Arch Neurol 1990;47:12–3.Article
- 11. Lee H, Kim JS, Chung EJ, Yi HA, Chung IS, Lee SR, et al. Infarction in the territory of anterior inferior cerebellar artery: spectrum of audiovestibular loss. Stroke 2009;40:3745–51.ArticlePubMed
Citations
Citations to this article as recorded by








 KBS
KBS
 PubReader
PubReader ePub Link
ePub Link Cite
Cite